
Quelle sera l’influence du changement climatique...
De nombreux animaux sont herbivores, ce qui signifie qu’ils se nourrissent de plantes pour avoir tous les nutriments...
Jeunes examinateurs/trices




De nombreux animaux sont herbivores, ce qui signifie qu’ils se nourrissent de plantes pour avoir tous les nutriments...




Que ferais-tu si les températures devenaient très chaudes là où tu vis ? Tu pourrais mettre des vêtements plus légers...



Nous oublions beaucoup d’événements qui se sont produits au début de notre vie. Pourquoi ? Pour répondre à cette...



Nos cellules s’assemblent pour former des tissus, qui s’organisent en organes. Les organes remplissent des tâches...


Au large des côtes du Vietnam, deux évènements récents ont contribué à la disparition d’une partie des récifs...




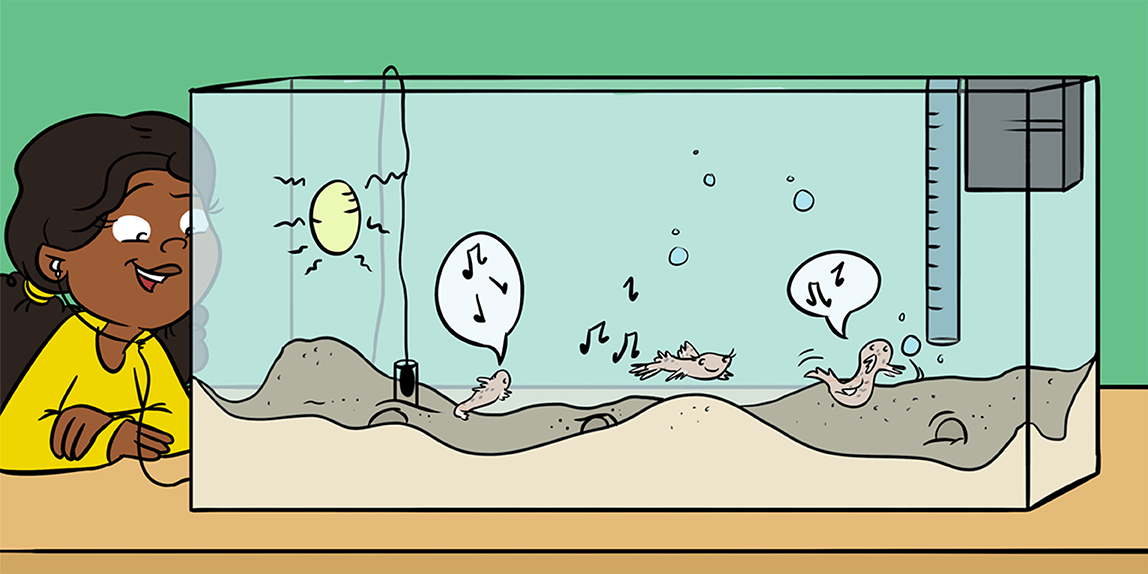
Comme les êtres humains, les animaux utilisent des signaux pour communiquer entre eux. De nombreux oiseaux mâles, par...


Dans le domaine de la physique des particules, nous essayons de comprendre de quoi est fait notre univers. Nous...





La navigation dans notre environnement est l’une des capacités les plus fondamentales et les plus cruciales que...



Le SIDA est un nom utilisé pour décrire plusieurs maladies, potentiellement mortelles, qui surviennent quand le système...




Naviguer dans l’environnement, se rendre d’un endroit à un autre, est l’une des compétences les plus fondamentales et...


La science des matériaux étudie la structure et les propriétés de différents matériaux. Les cristaux font partie de...


Doit-on faire souffrir des animaux pour la science et le développement de produits ? C’est un débat important dans...
