Résumé
Le SIDA est un nom utilisé pour décrire plusieurs maladies, potentiellement mortelles, qui surviennent quand le système immunitaire d’une personne a été gravement endommagé par un virus, le VIH. Le SIDA est une pandémie qui, en 2020, touchait près de 38 millions de personnes. On ne guérit pas de cette maladie et il n’y a pas de vaccin pour l’éviter. Mais, même si elles ne peuvent pas en guérir, les personnes infectées par le VIH peuvent vivre pendant des années avec un traitement approprié. Outre la difficulté de vivre avec une maladie chronique et agressive, les personnes qui vivent avec le SIDA souffrent aussi fréquemment de différentes formes de discrimination de la part de la société. Dans cet article, je vais te parler du SIDA, de la découverte de son origine virale, des traitements disponibles actuellement et des pistes pour réduire le nombre de nouvelles infections par le VIH. J’espère qu’après avoir lu cet article, tu comprendras combien il est important de lutter contre le SIDA, à la fois scientifiquement et socialement.
La professeure Françoise Barré-Sinoussi a obtenu le prix Nobel de physiologie ou de médecine en 2008 avec le professeur Luc Montagnier, pour leur découverte du virus responsable du SIDA, le VIH.
Que sont le VIH et le SIDA ?
Le VIH (virus de l’immunodéficience humaine) est un virus qui attaque les cellules de notre organisme dont le rôle est de nous aider à lutter contre les infections. Une personne infectée par ce virus est donc plus vulnérable à d’autres infections et maladies. Le VIH infecte spécifiquement un type de globules blancs : les cellules CD4 (Figure 1) [1]. Ce sont des cellules qui participent à la réponse de notre système immunitaire en activant d’autres cellules de ce système lorsqu’un envahisseur étranger, comme un virus, infecte notre organisme.
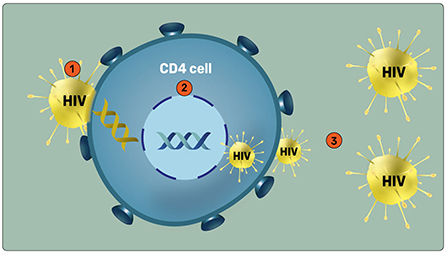
- Figure 1 - Infection par le VIH.
- (1) Le VIH s’attache à la surface d’une cellule CD4 puis y pénètre. (2) Le matériel génétique du virus (spirale jaune) s’associe à celui de la cellule (spirale bleue) ; il prend le contrôle de la machinerie de la cellule, et des copies du virus sont fabriquées. (3) Ces nouveaux virus sont libérés dans le sang et peuvent infecter de nouvelles cellules CD4, se multiplier et se propager dans tout le corps. Le VIH tue progressivement les cellules CD4, et la capacité de l’organisme à reconnaître et à combattre diverses infections diminue.
Notre organisme ne peut pas se débarrasser tout seul du VIH et il n’y a actuellement pas de traitement qui permette de l’éliminer. Lorsque quelqu’un est infecté par le VIH, il l’est pour toute sa vie. Sans traitement, le système immunitaire est tellement endommagé que toute infection, par exemple une pneumonie, devient beaucoup plus grave et met la vie du patient en danger [2].
Les premiers cas de SIDA (syndrome d’immunodéficience acquise) ont été signalés au début des années 1980 [2] et, peu après, cette maladie a été déclarée pandémie mondiale. On pense actuellement que l’infection des humains par le VIH provient d’un contact avec des primates non humains (comme les chimpanzés et les gorilles) en Afrique – c’est ce qu’on appelle une transmission inter-espèces [3]. Selon l’Organisation mondiale de la Santé1 (OMS), près de 80 millions de personnes ont été infectées par le VIH depuis le début de la pandémie, et environ 45 % d’entre elles en sont mortes.2 En 2020, on comptait 37,7 millions de personnes vivant avec le VIH, 1.5 millions de personnes nouvellement infectées et 680 000 décédées du SIDA.
Le SIDA est présent dans le monde entier, avec environ les deux tiers des cas (69 %) en Afrique, 15.5 % en Asie et dans la région du Pacifique, environ 6 % en Amérique du Nord et Europe centrale et 4 % en Europe de l’Est et en Asie centrale (Figure 2).
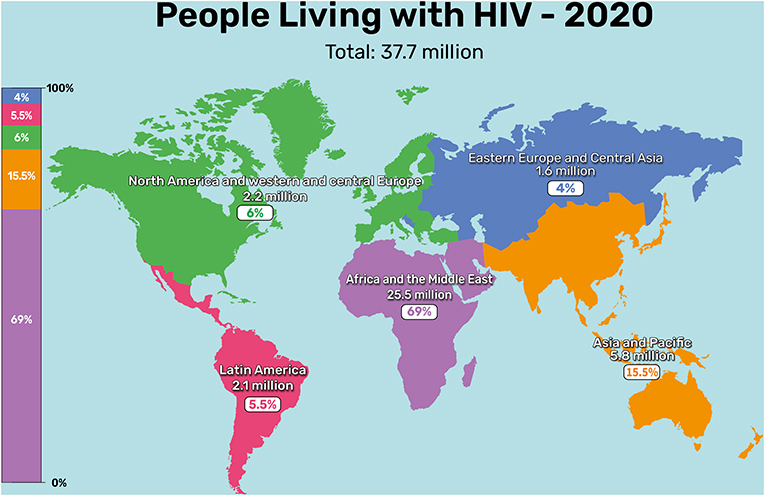
- Figure 2 - Personnes infectées par le VIH dans le monde en 2020 (Image adaptée de : UNAIDS 2021 epidemiological estimates).
Comment le VIH se propage-t-il et quels en sont les symptômes ?
Il y a trois façons d’être infecté par le VIH : lors des relations sexuelles non protégées, par contact direct avec du sang infecté (lors d’une transfusion sanguine par exemple) ou par transmission du virus d’une mère infectée à son bébé [5]. Une fois qu’on est infecté par le VIH, il y a trois stades successifs de la maladie (Figure 3).
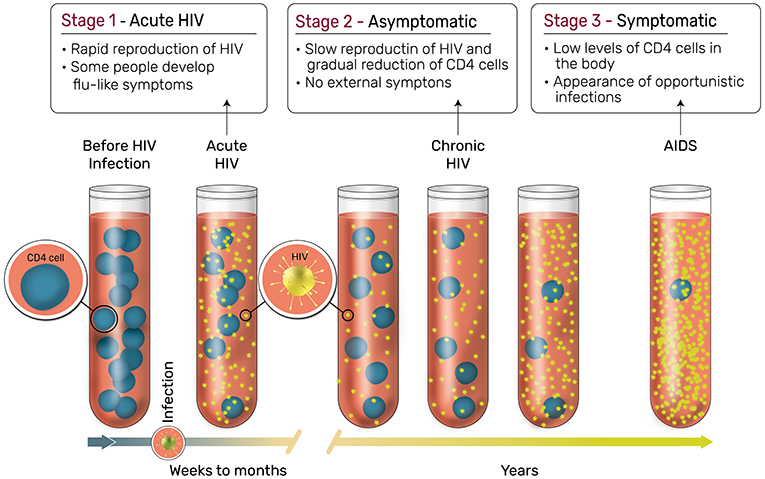
- Figure 3 - Les différents stades de l’infection par le VIH.
- Stade 1 : phase virale aigüe. Le virus peut être détecté dans le sang d’une personne infectée environ deux semaines après l’infection et se reproduit rapidement. Certaines personnes présentent des symptômes grippaux. Stade 2 : phase asymptomatique. La personne peut ne pas présenter de symptômes visibles pendant des années. Même si le virus se multiplie moins rapidement, la personne perd progressivement des cellules CD4. Stade 3 : phase symptomatique. Le niveau des cellules CD4 est bas, et les patients présentent des symptômes graves et souffrent d’infections opportunistes (Image adaptée de https://hivinfo.nih.gov/understanding-hiv/fact-sheets/stages-hiv-infection).
Le premier stade commence dès l’infection et dure jusqu’à ce que le système immunitaire produise des anticorps spécifiques au VIH visant à éliminer le virus. Dans cette phase virale aiguë, le VIH se multiplie rapidement, se propage dans tout l’organisme et peut être détecté dans le sang [6]. À ce stade, certaines personnes ont des symptômes grippaux : fièvre, mal de gorge, douleurs musculaires, diarrhée, fatigue ou éruptions cutanées. Ces symptômes apparaissent généralement deux à quatre semaines après l’infection.
Puis commence la phase virale chronique ou asymptomatique, ce qui veut dire que le virus est toujours actif mais ne provoque aucun symptôme. Sans traitement, ce stade peut durer des années, et la personne infectée peut transmettre le virus même si elle ne présente aucun symptôme. Même si elle ne peut pas être guérie, avec un traitement approprié, une personne infectée peut vivre longtemps sans passer au dernier stade, le plus grave.
Le troisième stade est appelé « syndrome d’immunodéficience acquise » ou « SIDA ». Une personne est diagnostiquée comme ayant le SIDA lorsque le nombre de ses cellules CD4 tombe à un niveau très bas ou si elle présente des infections opportunistes liées au SIDA, qui profitent de l’affaiblissement du système immunitaire et peuvent être mortelles si elles ne sont pas traitées.
SIDA et discrimination
Au début des années 1980, les premières études ont montré que le SIDA touchait particulièrement les toxicomanes, les hommes ayant eu des relations sexuelles avec d’autres hommes et les personnes ayant reçu une transfusion sanguine [3]. La stigmatisation des personnes atteintes de SIDA est répandue et profondément ancrée dans les sociétés du monde entier. Les personnes qui vivent avec le VIH éprouvent parfois de la honte et ne cherchent pas à obtenir le traitement médical dont elles ont besoin. Les attitudes hostiles envers les personnes infectées et les idées reçues sur leur maladie mènent à la discrimination et peuvent avoir des effets graves sur la santé physique et mentale de ces personnes [7, 8].
En plus de causer le mal-être des personnes infectées, leur stigmatisation réduit l’efficacité des stratégies de prévention et de traitement du SIDA [9], qui pourraient ralentir la propagation du virus. Ainsi, certaines personnes vivant avec le VIH évitent d’informer leurs partenaires de leur statut viral et ont des rapports sexuels non protégés,3 ce qui augmente le risque de transmission [9]. Il arrive également qu’elles hésitent à suivre un traitement car elles craignent d’être rejetées par leur entourage si celui-ci apprend qu’elles sont traitées, donc infectées [9]. Enfin, la stigmatisation les isole du soutien dont elles auraient besoin pour faire face à leur situation [8]. Pour plus d’informations sur les jeunes et le VIH, tu peux lire l’article paru dans Frontiers for Young Minds [10].
Ce ne sont là que quelques exemples des effets négatifs que la stigmatisation peut avoir sur les personnes atteintes du SIDA et sur l’ensemble de la société. Je suis convaincue qu’il est important de lutter contre cela en communiquant des informations exactes et précises à tous, en particulier aux jeunes comme toi, qui sont l’avenir de la société. La réduction de la stigmatisation et les progrès scientifiques et médicaux aideront assurément la société à atteindre l’objectif d’une génération sans SIDA [11].
La découverte du VIH
Je vais maintenant te présenter la découverte du VIH, pour laquelle le professeur Luc Montagnier et moi-même avons reçu le prix Nobel de physiologie ou de médecine en 2008. Pendant mon doctorat, j’ai travaillé sur la relation entre certains cancers et une famille de virus appelés « rétrovirus ». Les rétrovirus peuvent être particulièrement méchants et provoquer des maladies graves. Leur matériel génétique est de l’ARN qui, dans la cellule infectée, est copié sous forme d’ADN par une enzyme du rétrovirus, la transcriptase inverse. Cette copie ADN peut être intégrée dans le matériel génétique de la cellule hôte et permettre la fabrication par celle-ci d’ARN et de protéines virales qui s’assemblent pour former de nouveaux virus. Les nouveaux rétrovirus sont libérés des cellules hôtes et peuvent infecter des cellules saines.
Lorsque le SIDA est apparu en 1981, de nombreux chercheurs ont tenté, sans succès, d’identifier le virus qui pourrait en être responsable. Un groupe de médecins en France qui savait que nous étions des experts des rétrovirus nous ont rendu visite à notre laboratoire à l’Institut Pasteur de Paris. Ils nous ont posé une question très simple : était-il possible que le SIDA soit dû à un rétrovirus ?
Selon eux, le seul rétrovirus humain connu à l’époque, le virus de la leucémie à cellules T (HTLV pour « Human T-cells Leukemia Virus ») aurait pu être la cause du SIDA. Mais nous avons écarté cette hypothèse, car le virus HTLV provoque la leucémie, un type de cancer qui est caractérisé par la multiplication incontrôlée des cellules infectées (on dit que ces cellules deviennent immortelles) et par leur propagation dans l’organisme. Cependant, chez les patients atteints de SIDA, les médecins observaient au contraire une perte importante des cellules CD4, qui mourraient et se multipliaient moins que la normale. Ainsi, le virus HTLV ne pouvait pas être la cause du SIDA.
Nous nous sommes alors demandé s’il ne fallait pas chercher un autre rétrovirus, inconnu jusque-là, comme cause du SIDA. Et c’est ainsi que l’histoire du VIH a commencé. Nous savions que les cellules touchées chez les patients atteints de SIDA étaient les cellules CD4 et c’est donc dans ces cellules que nous avons cherché le rétrovirus. À ce moment, j’avais déjà appris à détecter un rétrovirus dans des cellules. Je savais qu’il fallait chercher une activité de transcriptase inverse, cette enzyme particulière aux rétrovirus qui permet de fabriquer de l’ADN à partir de l’ARN viral. En janvier 1983, nous avons détecté cette enzyme dans des cellules cultivées pendant plusieurs jours et provenant d’un ganglion lymphatique (un petit organe où l’on trouve beaucoup de cellule CD4) d’un patient présentant des signes cliniques précoces de SIDA. Plus tard, nous avons observé, grâce à la microscopie électronique, des particules d’un nouveau rétrovirus auquel nous avons initialement donné le nom de LAV (pour « lymphadenopathy-associated virus ») [12]. Quand il s’est avéré que le LAV était bien la cause du SIDA, ce rétrovirus a été renommé « VIH ».
Cette réussite démontre combien les discussions et les interactions entre les médecins et les chercheurs sont importantes. Dans notre cas, c’est grâce aux observations des médecins que nous avons su où et comment rechercher le virus. Le contact avec les médecins a été important à chaque étape, que ce soit pour identifier les symptômes du SIDA, ses causes et son mode d’attaque, ou pour déterminer les meilleures stratégies de sa prévention et de son traitement.
Le traitement du SIDA – orientations actuelles et futures
Aujourd’hui, en 2022, il n’y a toujours pas de remède qui permette de guérir du SIDA ni de vaccin qui permette d’éviter l’infection par le VIH. En conséquence, les personnes infectées par le virus ne s’en débarrassent pas complètement ; on dit que ce sont des porteurs chroniques du virus, et ils doivent prendre des médicaments chaque jour, toute leur vie. Ce traitement est appelé thérapie anti-rétrovirale, en abrégé ART (pour « AntiRetroviral Therapy »), et consiste en un mélange de produits chimiques qui limitent la capacité du VIH à se multiplier et maintiennent donc la quantité de virus à un niveau très bas dans l’organisme du patient.4 Dans ces conditions, le système immunitaire est peu affecté par les dommages aux cellules CD4 causés par le virus, et les personnes sous ART ne sont plus touchées par des infections opportunistes qui pourraient mettre leur vie en danger. L’espérance de vie des personnes infectées et sous ART est semblable à celle des personnes non infectées, surtout si le traitement a été pris rapidement après l’infection. De plus, les personnes sous ART ayant un niveau de virus non détectable ne transmettent pas le virus et ne sont donc pas un risque pour d’autres personnes. L’ART peut aussi être utilisée en traitement préventif, pour éviter efficacement à des personnes à risque d’être infectées par le VIH, c’est ce qu’on appelle une prophylaxie pré-exposition.
Les thérapies de type ART ont contribué à diminuer très nettement le nombre de décès dus au SIDA, même si ce nombre reste important. C’est encore le cas pour plusieurs raisons. Certaines personnes sont diagnostiquées trop tard, quand le système immunitaire est déjà trop affaibli par le VIH. D’autres n’ont pas accès aux thérapies (surtout dans des pays en développement), refusent complètement de suivre un traitement ART ou ne suivent pas correctement les recommandations des médecins [13, 14]. Par ailleurs, une thérapie ART à vie présente plusieurs limites. Les patients peuvent développer une résistance au traitement, qui devient alors de moins en moins efficace, ou voire apparaître des effets secondaires qui s’accumulent avec le temps. Le prix du traitement peut aussi représenter une charge financière trop lourde pour des personnes aux revenus limités [15].
En dehors des thérapies ART utilisées dans le monde entier, existent de nouveaux traitements ayant de grandes chances de permettre une guérison totale dans l’avenir. Une des voies prometteuses est la transplantation de cellules souches qui, après injection, pourraient aider à reconstituer les cellules du système immunitaire éliminées par le virus.5 Je suis convaincue qu’il est nécessaire de poursuivre les recherches pour mettre au point un traitement sûr et facile d’accès pour guérir du SIDA et un vaccin permettant d’éviter l’infection par le VIH [16]. Même s’il est important de nous concentrer sur des solutions scientifiques, nous devons également porter nos efforts sur d’autres domaines [7]. En effet, réduire le nombre d’infections au VIH et la mortalité qui leur est associée nécessite d’éduquer les personnes infectées et l’ensemble de la société au sujet de ce virus.
Recommandations aux jeunes esprits
Il me semble que dans le monde d’aujourd’hui les gens sont trop égoïstes. Ma première recommandation pour toi qui fais partie de la jeune génération est de réfléchir à ce qui est le plus important dans la vie, de ne penser qu’à toi ou d’aider les autres ? Mon avis personnel est que le plus important est de donner aux autres et de les aider de toutes les manières possibles, quelle que soit ta future profession. D’après mon expérience, si tu donnes aux autres, ils te rendront la pareille, alors que si tu ne vis que pour toi, ta vie ne sera jamais pleinement heureuse.
J’aimerais aussi partager avec toi mon point de vue sur les défis de la vie. Ce que j’ai le plus apprécié au cours de ma carrière scientifique, ce sont les défis que j’ai dû relever. Les défis t’amènent toujours à te remettre en question. En recherche, tu dois toujours questionner la validité des résultats que tu as obtenus et donc les vérifier et les reproduire pour être certain que tu obtiens les mêmes, expérience après expérience. Si tu obtiens des résultats auxquels tu ne t’attendais pas, tu devras revoir ta stratégie de recherche et même parfois changer d’hypothèse. La science est comme un jeu auquel tu joues avec toi-même et remets sans cesse en question tes idées et les fais évoluer. Si tu choisis une carrière scientifique, sois prêt à apprécier l’inattendu qui fait naturellement partie du processus de découverte scientifique. Pour toute personne qui est intéressée par les sciences de la vie et la recherche clinique, je recommande vivement de collaborer avec des médecins et des personnes touchées par la maladie pour garder le contact avec la réalité tout en faisant ton travail de chercheur au laboratoire. Cela a été sans doute un élément déterminant dans ma carrière de recherche sur le SIDA.
Enfin, je voudrais apporter une note positive pour les futures femmes scientifiques. Au début de ma carrière, dans les années 1970, être une chercheuse était beaucoup plus difficile qu’aujourd’hui. On m’avait dit qu’en tant que femme je n’avais aucune chance d’avoir un poste de chercheuse à l’Institut Pasteur. Mais au bout du compte, j’ai obtenu un poste de l’Institut national de la santé et de la recherche médicale (l’Inserm) et ai travaillé près de 40 ans à l’Institut Pasteur, jusqu’à ma retraite il y a quelques années. Aujourd’hui, il y a une cinquantaine de femmes professeures à l’Institut Pasteur, alors qu’il n’y en avait que cinq à mes débuts. Beaucoup de progrès ont donc été faits en 50 ans, n’est-ce pas ? Mais il y a encore beaucoup à faire pour promouvoir les femmes dans la recherche scientifique. En tant que femmes scientifiques, on devrait se soutenir mutuellement et faire avancer les choses vers une vraie égalité entre les hommes et les femmes de science. J’ai confiance que cela évoluera dans le bon sens dans les années à venir.
Lectures complémentaires
- Global HIV Statistics—World AIDS Day 2021 (UNAIDS).
- Why Is It Difficult for Young People With HIV to Share Their Diagnosis ?
- How the Innate Immune System Fights for Your Health.
- Flu, Flu Vaccines, and Why We Need to Do Better.
Contributions à la version française
TRADUCTEUR : Catherine Braun-Breton (Association Jeunes Francophones et la Science, Montpellier, France)
ÉDITEUR : Nicole Pasteur (Association Jeunes Francophones et la Science, Montpellier, France)
Glossaire
Système immunitaire: ↑ Système du corps qui le protège des organisme qui peuvent le rendre malade, tels les bactéries et les virus.
Pandémie: ↑ Maladie infectieuse qui se propage sur plus d’un continent et touche un très grand nombre de personnes.
Infections opportunistes: ↑ Infections qui affectent des personnes dont le système immunitaire est affaibli par le VIH. Elles sont généralement la cause du décès des malades du sida.
Discrimination: ↑ Traitement injuste de personnes en raison de leur appartenance à un groupe ou une catégorie non majoritaire de la société.
Rétrovirus: ↑ Virus qui produit une copie d’ADN à partir de son ARN et l’insère dans l’ADN d’une cellule hôte. C’est l’inverse du schéma génétique habituel, où l’ARN est produit à partir de l’ADN ; d’où le terme rétro (à l’envers).
Transcriptase inverse: ↑ Enzyme des rétrovirus permettant de fabriquer de l’ADN à partir de l’ARN viral. La détection de son activité permet de déterminer si une cellule est infectée par un rétrovirus.
Thérapie antirétrovirale (ART): ↑ Traitement du SIDA avec des produits chimiques qui limitent la capacité du VIH à se multiplier.
Cellule souche: ↑ Cellule immature qui peut devenir une cellule spécialisée, par exemple une cellule musculaire, nerveuses ou hépatique.
Conflit d’intérêts
Les auteurs déclarent que les travaux de recherche ont été menés en l’absence de toute relation commerciale ou financière pouvant être interprétée comme un potentiel conflit d’intérêts.
Remerciements
Je tiens à remercier Noa Segev pour avoir mené l’entretien qui a servi de base à cet article et pour en être la co-auteure. Merci à Sharon Amlani pour les illustrations.
Notes de bas de page
1. ↑ Pour plus d’informations consulter : https://www.who.int/data/gho/data/themes/hiv-aids#:~:text=Globally%2C_37.7_million_[30.2~,considerably_between_countries_and_regions.
2. ↑ Le taux global de mortalité de la COVID-19 est estimé à moins de 6% [4]. Celui du SIDA est donc sept fois plus élevé que celui du COVID-19.
3. ↑ Des études montrent que la détresse psychologique et le manque de soutien social qui sont souvent les conséquences de la stigmatisation des malades atteints de SIDA augmentent l’adoption de comportements sexuels à risque. Plus d’informations disponibles ici.
4. ↑ Pour plus d’informations sur les traitements consulter https://hivinfo.nih.gov/understanding-hiv/fact-sheets/hiv-treatment-basics.
5. ↑ Pour en apprendre plus concernant les cellules souches et la manière dont on les utilise pour traiter des patients, consulte cette page. Pour découvrir le cas d’un patient qui a guéri du SIDA grâce à ce traitement, tu peux lire cet article.
Références
[1] ↑ Doitsh, G., and Greene, W. C. 2016. Dissecting how CD4 T cells are lost during HIV infection. Cell Host Microbe. 19:280–91. doi: 10.1016/j.chom.2016.02.012
[2] ↑ Gottlieb, M. S., Schroff, R., Schanker, H. M., Weisman, J. D., Fan, P. T., Wolf, R. A., et al. 1981. Pneumocystis carinii pneumonia and mucosal candidiasis in previously healthy homosexual men: evidence of a new acquired cellular immunodeficiency. N. Engl. J. Med. 305:1425–31. doi: 10.1056/NEJM198112103052401
[3] ↑ Barré-Sinoussi, F., Ross, A. L., and Delfraissy, J. F. 2013. Past, present and future: 30 years of HIV research. Nat. Rev. Microbiol. 11:877–83. doi: 10.1038/nrmicro3132
[4] ↑ Baud, D., Qi, X., Nielsen-Saines, K., Musso, D., Pomar, L., and Favre, G. 2020. Real estimates of mortality following COVID-19 infection. Lancet Infect. Dis. 20:773. doi: 10.1016/S1473-3099(20)30195-X
[5] ↑ Becker, M. H., and Joseph, J. G. 1988. AIDS and behavioral change to reduce risk: a review. Am. J. Public Health. 78:394–410. doi: 10.2105/AJPH.78.4.394s
[6] ↑ Rubinstein, P. G., Aboulafia, D. M., and Zloza, A. 2014. Malignancies in HIV/AIDS: from epidemiology to therapeutic challenges. AIDS. 28:453–65. doi: 10.1097/QAD.0000000000000071
[7] ↑ Remien, R. H., Stirratt, M. J., Nguyen, N., Robbins, R. N., Pala, A. N., and Mellins, C. A. (2019). Mental health and HIV/AIDS: the need for an integrated response. AIDS. 33:1411–20. doi: 10.1097/QAD.0000000000002227
[8] ↑ Baingana, F., Thomas, R., and Comblain, C. 2005. HIV/AIDS and Mental Health. World Bank. Available online at: https://openknowledge.worldbank.org/handle/10986/13741
[9] ↑ Mahajan, A. P., Sayles, J. N., Patel, V. A., Remien, R. H., Ortiz, D., Szekeres, G., et al. 2008. Stigma in the HIV/AIDS epidemic: a review of the literature and recommendations for the way forward. AIDS. 22 (Suppl 2):S67–79. doi: 10.1097/01.aids.0000327438.13291.62
[10] ↑ Evangeli, M. 2020. Why is it difficult for young people with HIV to share their diagnosis? Front. Young Minds. 8:163. doi: 10.3389/frym.2019.00163
[11] ↑ Havlir, D., and Beyrer, C. 2012. The beginning of the end of AIDS? N. Engl. J. Med. 367:685–7. doi: 10.1056/NEJMp1207138
[12] ↑ Barré-Sinoussi, F., Chermann, J. C., Rey, F., Nugeyre, M. T., Chamaret, S., Gruest, J., et al. 1983. Isolation of a T-lymphotropic retrovirus from a patient at risk for acquired immune deficiency syndrome (AIDS). Science. 220:868–71. doi: 10.1126/science.6189183
[13] ↑ Smith, C. J., Ryom, L., Weber, R., Morlat, P., Pradier, C., Reiss, P., et al. 2014. Trends in underlying causes of death in people with HIV from 1999 to 2011 (D: A: D): a multicohort collaboration. Lancet. 384:241–8. doi: 10.1016/S0140-6736(14)60604-8
[14] ↑ Aldaz, P., Moreno-Iribas, C., Egüés, N., Irisarri, F., Floristan, Y., Sola-Boneta, J., et al. 2011. Mortality by causes in HIV-infected adults: comparison with the general population. BMC Public Health. 11:300. doi: 10.1186/1471-2458-11-300
[15] ↑ Trono, D., Van Lint, C., Rouzioux, C., Verdin, E., Barré-Sinoussi, F., Chun, T. W., et al. 2010. HIV persistence and the prospect of long-term drug-free remissions for HIV-infected individuals. Science. 329:174–80. doi: 10.1126/science.1191047
[16] ↑ Deeks, S. G., Lewin, S. R., Ross, A. L., Ananworanich, J., Benkirane, M., Cannon, P., et al. 2016. International AIDS Society global scientific strategy: towards an HIV cure 2016. Nat. Med. 22:839–50. doi: 10.1038/nm.4108
