תַקצִיר
קרה לכם פעם שהרגשתם לחוצים או לא רגועים לפני מבחן קשה בבית הספר? במצבים כאלה מתחילות לפעול בַּלּוּטוֹת קטנות שיושבות בחלק העליון של הכליות ונקראות בלוטות יוֹתֶרֶת הַכִּלְיָה. התפקיד העיקרי של הבלוטות האלו הוא לייצר הוֹרְמוֹנִים – מוֹלֵקוּלוֹת האחראיות לתפקודים רבים בגוף. אחד ההורמונים שבלוטות יותרת הכליה מייצרות נקרא קוֹרְטִיזוֹל והוא עוזר לנו להתמודד עם מצבי לחץ. יש אנשים שהגוף שלהם לא מצליח לייצר קורטיזול. לאנשים האלה יש מחלה בשם ''מחלת אָדִיסוֹן'' (Addison's disease), והם צריכים לקבל קורטיזול במשך כל החיים. במאמר הזה נלמד מָהֵן בלוטות יותרת הכליה, איך הן עוזרות לנו לשמור על גוף בריא ואיך אנשים עם מחלת אדיסון מתמודדים איתה.
מהי מחלת אָדִיסוֹן?
תומס אָדִיסוֹן היה רופא בריטי. במהלך עבודתו בבית החולים Guy בלונדון, הוא היה הראשון שהבחין בכך שכמה מהמטופלים שלו חסרי מנוחה, חיוורים, עם חולשה הולכת וגדלה בשרירים ומתקשים להתרכז. בשנת 1855 הוא תיאר את תצפיותיו בכתב-עת ביו-רפואי, ומאז התסמונת הזאת נקראת מחלת אָדִיסוֹן. לפעמים, מחלת אדיסון מופיעה מהר מאוד, אבל לרוב היא מתפתחת לאט, ורק אחרי מספר חודשים אפשר להבחין בתסמינים [1]. אדיסון הבין שהמטופלים שלו לא מרגישים טוב בגלל תפקוד לקוי של איברים בשם בַּלּוּטוֹת יוֹתֶרֶת הַכִּלְיָה.
בלוטות יוֹתֶרֶת הַכִּלְיָה מייצרות קוֹרְטִיזֹול
בלוטות יותרת הכליה הן שני איברים קטנים בצורת משולש שנמצאים בחלק העליון של הכליות. לכל בעלי החיים יש בלוטות כאלה. בבני אדם, בלוטות יותרת הכליה הן בערך בגודל של בוטן. בבעלי חיים קטנים יותר, כמו חולדות, בלוטות יותרת הכליה הן בגודל של אפונה. התפקיד העיקרי של התאים בבלוטות יותרת הכליה הוא לייצר הוֹרְמוֹנִים. הורמונים הם חומרים שמייצרות מספר בלוטות שונות בגוף, כולל בלוטות יותרת הכליה, והם שולטים בתפקודים חיוניים רבים של הגוף. אחד ההורמונים שמייצרות בלוטות יותרת הכליה נקרא קוֹרְטִיזוֹל.
הקורטיזול שולט במספר תִּפְקוּדִים חיוניים, כולל ויסות הדרך שבה הגוף מפיק אנרגיה מהחומרים המזינים שבמזון. הקורטיזול גם עוזר לנו להילחם בחיידקים ובנגיפים כדי להישאר בריאים ושולט בזרימת הדם בוורידים ובעורקים, במיוחד כשאנחנו חולים. עוד תפקיד חיוני של הקורטיזול הוא לעזור לנו להתמודד עם מצבים מאתגרים ומלחיצים שבהם אנחנו מתוחים או מוצפים רגשית [2]. בנוסף לכל אלה, הקורטיזול עוזר לגוף להחליט מתי הגיע הזמן לישון ומתי הגיע הזמן להתעורר. בבוקר, כשאנחנו הכי פעילים, רמות הקורטיזול הן הגבוהות ביותר. ככל שעובר היום, רמות הקורטיזול יורדות בהדרגה, ומגיעות לרמה הנמוכה ביותר באמצע הלילה, אחרי שאנחנו הולכים לישון. במהלך הלילה, הגוף משחזר את רמות הקורטיזול שלו, כמו שטוענים את הסוללה בטלפון סלולרי (איור 1). התהליך הזה מכין את הגוף להתחיל עוד יום חדש עם מצבורים חדשים של אנרגיה.
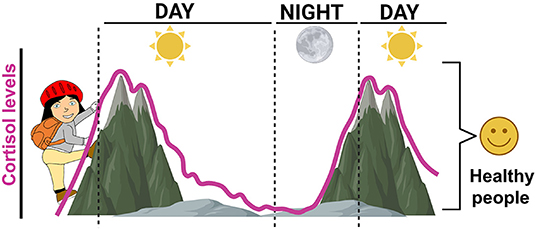
- איור 1 - לבני אדם בריאים יש רמות קורטיזול גבוהות בדם כשהם מתעוררים.
- במהלך היום, רמות הקורטיזול יורדות לאט, ואחרי שהולכים לישון, רמות הקורטיזול נמוכות מאוד. בזמן השינה, רמות הקורטיזול עולות כדי להגיע שוב לרמות הגבוהות שצריך בבוקר כדי להתחיל יום חדש (נוצר באמצעות BioRender.com).
Cortisol levels = רמות הקוֹרְטִיזוֹל;
Healthy people = אנשים בריאים;
Day = יום;
Night = לילה.
איך הגוף יודע מתי יש צורך בקורטיזול? כדי לייצר את כמות הקורטיזול הנכונה, מספר איברים פועלים יחד ויוצרים את מה שנקרא צִיר הַהִיפּוֹתָלָמוּס-בַּלּוּטַת יוֹתֶרֶת הַמּוֹחַ-בַּלּוּטַת יוֹתֶרֶת הַכִּלְיָה (ציר ה-HPA) (איור 2).
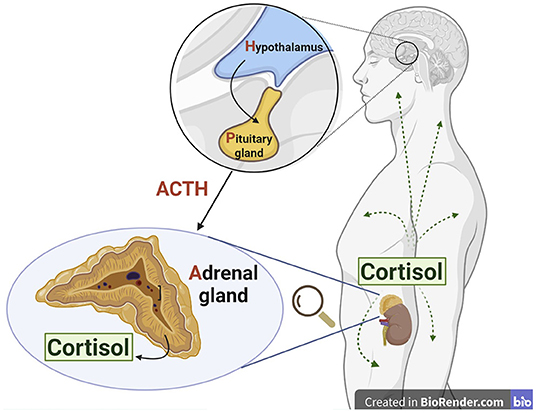
- איור 2 - צִיר הַהִיפּוֹתָלָמוּס-בַּלּוּטַת יוֹתֶרֶת הַמּוֹחַ-בַּלּוּטַת יוֹתֶרֶת הַכִּלְיָה (ציר ה-HPA) מורכב מקבוצת איברים השולטים בשחרור הקורטיזול לתוך הדם.
- כאשר המוח מזהה צורך בקורטיזול, ההיפותלמוס שולח מסר לבלוטת יותרת המוח שבעקבותיו היא מייצרת הורמון אָדְרֶנוֹקוֹרְטִיקוֹטְרוֹפִּי. ההורמון הזה מגיע דרך הדם אל בלוטות יותרת הכליה ו''אומר'' להן לשחרר קורטיזול. הקורטיזול שמשתחרר מבלוטות יותרת הכליה עובר בכל הגוף דרך הדם (נוצר באמצעות BioRender.com).
Cortisol = קוֹרְטִיזוֹל;
Adrenal gland = בלוטת יותרת הכליה;
ACTH = הורמון אָדְרֶנוֹקוֹרְטִיקוֹטְרוֹפִּי;
Pituitary gland = בלוטת יותרת המוח;
Hypothalamus = הִיפּוֹתָלָמוּס.
איך פועל ציר ההִיפּוֹתָלָמוּס-בַּלּוּטַת יוֹתֶרֶת הַמּוֹחַ-בַּלּוּטַת יוֹתֶרֶת הַכִּלְיָה?
ציר ההִיפּוֹתָלָמוּס-בלוטת יותרת המוח-בלוטת יותרת הכליה, שנקרא גם ציר ה-HPA, מתחיל לפעול כשהגוף צריך קורטיזול. כשהצורך הזה עולה, החלק הקדמי של המוח מְתַקְשֵׁר עם אזור אחר במוח בשם ההִיפּוֹתָלָמוּס, ששולח מסר נוסף לאיבר זעיר בגודל אפונה שנקרא בלוטת יותרת המוח. בלוטת יותרת המוח מייצרת הורמון בשם ההורמון האָדְרֶנוֹקוֹרְטִיקוֹטְרוֹפִּי (ACTH), שעובר בדם עד שהוא מוצא את בלוטות יותרת הכליה ונקשר אליהן. בתגובה להיקשרות, בלוטות יותרת הכליה מפרישות קורטיזול לדם. עכשיו הגוף מוכן לפעולה (איור 2)!
הנה דוגמה שתעזור להבין איך ציר ה-HPA פועל במצב של לחץ. תארו לעצמכם שהמורה קבעה תאריך למבחן חשוב. ככל שהתאריך מתקרב, ההיפותלמוס שלכם מגביר את פעולתו, ויחד עם בלוטת יותרת המוח, שולח מסר לבלוטות יותרת הכליה להתעורר ולהתחיל לייצר קורטיזול. כשהקורטיזול עובר בכלי הדם שלכם, הוא משפיע על הכבד, על השרירים ועל תאי השומן ונותן לכם אנרגיה נוספת שתעזור לכם להתמודד עם הלחץ שהמבחן מעורר. תוכלו ללמוד עוד על ציר ה-HPA ואיך הוא פועל כשאתם במצבי לחץ במאמר [4].
מה קורה בגוף של חולים במחלת אדיסון?
עכשיו אתם יודעים כמה הקורטיזול חשוב, אבל חלקכם אולי תוהים אם כל האנשים מייצרים כמויות נכונות של קורטיזול. לצערנו, התשובה היא לא. לפעמים בלוטות יותרת הכליה מייצרות יותר מדי או מעט מדי קורטיזול. לאנשים שבלוטות יותרת הכליה שלהם מייצרות מעט קורטיזול, או לא מייצרות אותו בכלל, יכולים להיות מספר מצבים רפואיים ואחד מהם הוא המצב הרפואי שד''ר אדיסון תיאר. מחלת אדיסון נקראת גם ''אי-ספיקת בלוטות יותרת הכליה'' (או: תת-פעילות בלוטת יותרת הכליה), מכיוון שבלוטות יותרת הכליה מייצרות כמויות לא מספקות של הורמונים (איור 3). אי-ספיקת בלוטות יותרת הכליה היא לא מצב רפואי נפוץ והיא יכולה להיות מסכנת חיים. כפי שד''ר אדיסון אבחן, חולים עם אי-ספיקה של בלוטות יותרת הכליה סובלים מעייפות כרונית, מחולשה בשרירים, מסחרחורות, מאובדן תיאבון ומירידה במשקל. בצורתה הקשה של המחלה, כאשר רמות הקורטיזול נמוכות מאוד, הגוף לא מצליח לתפקד כמו שצריך. במקרה כזה, החולים באי-ספיקת בלוטות יותרת הכליה עלולים לסבול ממַשְׁבֵּר אַדְרֶנָלִי – מצב שעלול להיות קטלני אם לא מטפלים בו.
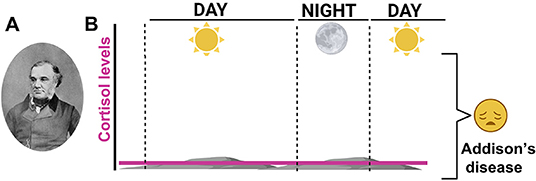
- איור 3 - רמות קורטיזול.
- (A) תומס אדיסון (1793–1860) היה רופא בריטי שתיאר לראשונה את המצב של אי-ספיקת בלוטות יתרת הכליה, שנקרא לימים ''מחלת אדיסון''. (B) בלוטות יותרת הכליה של אנשים עם מחלת אדיסון לא יכולות לייצר קורטיזול. שימו לב שרמות הקורטיזול (הקו הורוד) אינן זהות לרמות שמוצגות באיור 1. אנשים עם מחלת אדיסון חייבים להיות מטופלים בתחליף הורמונלי, כדי לקבל את ההורמונים שבלוטות יותרת הכליה שלהם לא מייצרות (נוצר באמצעות BioRender.com).
Cortisol levels = רמות הקוֹרְטִיזוֹל;
Addison's disease = מחלת אדיסון;
Day = יום;
Night = לילה.
למרבה המזל, משברים אדרנליים לא קורים לעתים קרובות, אך כדי להימנע מהם, חולים עם מחלת אדיסון צריכים מעקב וטיפול צמוד לאורך כל חייהם.
הטיפול במחלת אדיסון: עכשיו ובעתיד
איך הרופאים מטפלים בחולים עם אי-ספיקה של בלוטות יותרת הכליה? הרופאים משתמשים בטיפול שנקרא טיפול הורמונלי חליפי . במסגרת טיפול זה, החולים נוטלים שניים או שלושה כדורים ביום שמחליפים את הקורטיזול שאין להם. הכדורים האלה גורמים למטופלים להיות חזקים ובריאים יותר. לצערנו, הטיפול ההורמונלי החליפי לא עוזר לכל החולים להרגיש טוב יותר. לפעמים קשה להבין מהי כמות ההורמונים הנכונה לגוף, וחלק מהחולים סובלים מתופעות לוואי לא נעימות, כמו חוסר באנרגיה. כמו כן, כאשר החולים האלה חווים מצבי לחץ, הם צריכים ליטול עוד קורטיזול מכיוון שבלוטות יותרת הכליה שלהם לא יכולות לייצר את הכמות שהם צריכים כדי להתמודד עם הלחץ הזה.
לסיכום, בלוטות יותרת הכליה הן איברים חשובים שמייצרים הורמונים, כמו הקורטיזול. קורטיזול שולט בתפקודי גוף רבים, עוזר לנו להתמודד עם לחץ ושומר על בריאותינו ועל כוחנו. אנשים שסובלים מאי-ספיקת בלוטות יותרת הכליה, מצב שנקרא גם מחלת אדיסון, לא מייצרים מספיק הורמונים בבלוטות יותרת הכליה. הם בדרך כלל מקבלים טיפול הורמונלי חלופי, שיש לו מספר חסרונות. מדענים מחפשים דרכים חדשות לעזור לאנשים עם אי-ספיקת בלוטות יותרת הכליה, שכן הטיפול ההורמונלי החלופי אינו אידיאלי בכל המקרים. כפי שהסברנו, לחולים עם אי-ספיקת בלוטות יותרת הכליה אין תאים שמייצרים קורטיזול, או שהתאים לא פועלים כראוי. מדענים מנסים ליצור במעבדה תאים שמייצרים קורטיזול בדומה לתאים בריאים של בלוטות יותרת הכליה [5]. בעתיד, תאים אלה יוכלו להחליף את התאים הפגומים אצל מטופלים הסובלים מאי-ספיקת בלוטות יותרת הכליה, ולעזור להם לחיות חיים בריאים ומאושרים יותר [3].
מילון מונחים
מחלת אדיסון (Addison's Disease): ↑ מצב רפואי לא נפוץ שמשפיע על בלוטת יוֹתֶרֶת הַכִּלְיָה. הוא מתרחש כאשר הגוף לא מייצר רמות מספקות של הורמונים מסוימים.
בלוטות יוֹתֶרֶת הַכִּלְיָה (Adrenal Glands): ↑ איברים הממוקמים על גבי הכליות. הם מייצרים הורמונים שדרושים לשמירה על בריאות הגוף, ביניהם את ההורמון קוֹרְטִיזוֹל.
הוֹרְמוֹנִים (Hormones): ↑ חומרים שמיוצרים בתאים ייעודיים בגוף ומשתחררים לזרם הדם. ההורמונים מעבירים ''מסרים'' ברחבי הגוף שעוזרים לו לתפקד כראוי.
קוֹרְטִיזוֹל (Cortisol): ↑ הורמון שמווסת מגוון רחב של תהליכים בגוף, כולל חילוף חומרים, התגובה של מערכת החיסון ותגובת הגוף ללחץ.
צִיר הַהִיפּוֹתָלָמוּס-בַּלּוּטַת יוֹתֶרֶת הַמּוֹחַ-בַּלּוּטַת יוֹתֶרֶת הַכִּלְיָה (ציר ה-HPA) (Hypothalamic-pituitary-adrenal Axis): ↑ מונח שמתאר את האינטראקציה בין שלושה איברים בגוף – ההִיפּוֹתָלָמוּס, בלוטת יותרת המוח ובלוטת יותרת הכליה. הציר ממלא תפקיד חשוב במצבים של לחץ.
ההורמון האָדְרֶנוֹקוֹרְטִיקוֹטְרוֹפִּי (ACTH) (Adrenocorticotropic Hormone): ↑ הורמון המיוצר על ידי בלוטת יותרת המוח. תפקידו העיקרי הוא לשלוח מסר לבלוטות יותרת הכליה, ולומר להן לייצר קורטיזול.
מַשְׁבֵּר אַדְרֶנָלִי (Adrenal Crisis): ↑ מצב רפואי מסכן חיים שבו אין רמות מספקות של הורמונים מסוימים בגוף. מדובר במצב שדורש טיפול מידי.
טיפול הורמונלי חליפי (Hormone Replacement Therapy): ↑ טיפול רפואי שבמסגרתו נותנים למטופלים הורמונים שחסרים בגופם כדי להשיבם לרמות תקינות. מדובר בטיפול שבו בדרך כלל צריך לקחת כדורים.
הצהרת ניגוד אינטרסים
המחברים מצהירים כל המחקר נערך בהעדר כי קשר מסחרי או פיננסי שיכול להתפרש כניגוד אינטרסים פוטנציאלי.
תודות
אנו מודים מאוד ל- David Breaultול- David Claxtonעל הערותיהם הבונות ועל סקירת המאמר הזה. GR-B מודה על תמיכת הקרן הבינלאומית להִיפֶּרְפְּלַזְיָה מוּלֶּדֶת (IFCAH) ועל תמיכת מלגות מארי קירי העולמיות (H2020-MSCA-IF-2018, 835533).
מאמר המקור
↑ Ruiz-Babot, G., Balyura, M., Hadjidemetriou, I., Ajodha, S. J., Taylor, D. R., Ghataore, L., et al. 2018. Modeling congenital adrenal hyperplasia and testing interventions for adrenal insufficiency using donor-specific reprogrammed cells. Cell Rep. 22:1236–49. doi: 10.1016/j.celrep.2018.01.003
מקורות
[1] ↑ Bishop, P. M. F. 1950. The history of the discovery of Addison’s disease. Proc. Royal Soc. Med. 43:35–42. doi: 10.1177/003591575004300105
[2] ↑ Ellis, S., Bhathe, V., Brennan, C., Moynes, E., Hellemans, K., and Landsman, S. 2021. How stress affects us. Front. Young Minds. 9:585831. doi: 10.3389/frym.2021.585831
[3] ↑ Bezdek, K., and Telzer, E. 2017. Have no fear, the brain is here! how your brain responds to stress. Front. Young Minds. 5:71. doi: 10.3389/frym.2017.00071
[4] ↑ Ruiz-Babot, G., Balyura, M., Hadjidemetriou, I., Ajodha, S. J., Taylor, D. R., Ghataore, L., et al. 2018. Modeling congenital adrenal hyperplasia and testing interventions for adrenal insufficiency using donor-specific reprogrammed cells. Cell Rep. 22:1236–49. doi: 10.1016/j.celrep.2018.01.003
[5] ↑ Ruiz-Babot, G., Hadjidemetriou, I., King, P. J., and Guasti, L. 2015. New directions for the treatment of adrenal insufficiency. Front. Endocrinol. 6:70. doi: 10.3389/fendo.2015.00070
