תַקצִיר
האם אי פעם תהיתם כיצד גילינו שטבק, אלכוהול, ואפילו כמויות גדולות מדי של סוכר הם מזיקים? אפידמיולוגיה היא ענף ברפואה שחוקר באיזו תדירות מחלה מתרחשת בקבוצות אנשים שונות, ומדוע. באמצעות מעקב ומחקר של כמויות גדלות של אנשים, אפשר לזהות התנהגויות שמשפיעות על הבריאות. ההשפעה הזו יכולה להיות שלילית (כמו עם אלכוהול, טבק, או מזון מהיר), או חיובית (כמו עם עשיית פעילות גופנית ואכילת פירות וירקות). במאמר זה נסביר כיצד מחקרים אפידמיולוגיים יכולים לשמש לזיהוי חומרים או התנהגויות שמשפיעים על הבריאות, וכיצד לדעת אם אנו יכולים לסמוך על תוצאות של מחקרים כאלה, שאנו רואים בחדשות.
זַהוּ גורם סיכון אפשרי
אפידמיולוגיה היא ענף ברפואה שחוקר את תדירות ההופעה של מחלות. מחקרים אפידמיולוגיים מתמקדים בזיהוי גורמי סיכון, והם חשובים עבור מניעה של מחלות ואימוץ צעדים שמשפרים את בריאות האוכלוסייה (בריאות הציבור).
הדבר הראשון שצריך לעשות לפני שמתחילים מחקר אפידמיולוגי הוא לזהות התנהגויות שמהוות גורמי סיכון פוטנציאליים לבריאות, או הגנות פוטנציאליות על בריאות. אף על פי שהיום חלק מגורמי הסיכון נראים לנו די ברורים מאליהם, כמו צריכת טבק או אלכוהול, זה לא תמיד היה המצב – היו זמנים שבהם הקשרים האלה לא היו כל כך ברורים. כיום, ישנם מחקרים רבים שחוקרים את ההשפעות של סיגריות אלקטרוניות, של אינטרנט אלחוטי, של חומרי הדברה ושל הרבה גורמי סיכון פוטנציאליים נוספים על בריאות האדם. ברגע שאנו מזהים שהתנהגות או חומר עשויים להשפיע על הבריאות, אנו צריכים לעצב מחקר שמעריך את השפעתם על הבריאות. במאמר זה נסביר את העקרונות של אפידמיולוגיה באמצעות שימוש בדוגמה של קישור בין חשיפה (טבק) לבין משתנה תוצאה (סרטן ריאות). טבק הוא ככל הנראה הדוגמה הטובה ביותר להשתמש בה, מאחר שיש לו היסטוריה ארוכה. צריכת סיגריות החלה בתחילת שנות ה-1900, והתגברה במשך שנים רבות, מאחר שסכנות העישון עדיין לא זוהו. חלק מהמחקרים המוקדמים על ההשפעות של טבק נערכו במהלך שנות ה-20 וה-30 של המאה ה-19, אולם רק בשנות ה-50 של מאה זו נערכו מחקרים ראשונים בהקף נרחב [1].
עצבו מחקר
הצעד הראשון לקראת קביעה אם משהו מסייע לבריאות האדם או מזיק לה הוא עיצוב של מחקר. באופן בסיסי, אם אתם רוצים להעריך את הקשר שבין גורם סיכון לבין מחלה מסוימת, יש לכם שתי אפשרויות: אתם יכולים להתחיל מגורם סיכון ולנסות לחבּר בינו לבין המחלה, או להתחיל מהמחלה ולנסות “לעבוד אחורה” כדי למצוא את גורם הסיכון שגרם לה (איור 1).
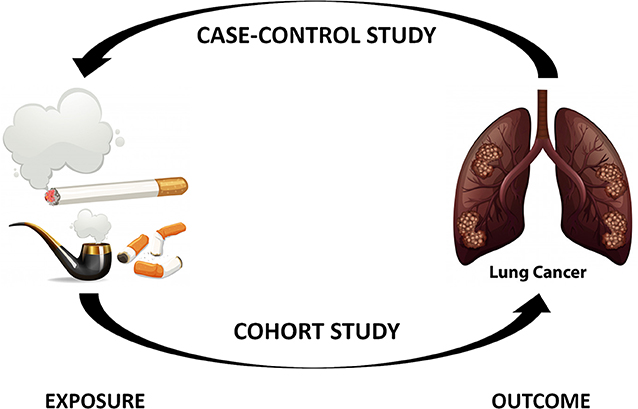
- איור 1 - שני סוגי המחקרים האפידמיולוגיים העיקריים.
- מחקרי מקרה-בקרה מתחילים עם המחלה ופועלים אחורה במטרה לזהות את גורמי החשיפה שהובילו למחלה, ולכן אנו קוראים להם רטרוספקטיביים (כלומר מתבוננים לאחור). במחקרי קוהורט, אנו מתחילים מהחשיפה ומפרידים בין נבדקים שעברו חשיפה ושלא עברו חשיפה, ואז מחכים לראות אם המחלה מופיעה. זה נקרא מחקר פרוספקטיבי (שמתבונן לעתיד).
בואו נדון תחילה במקרה שבו מתחילים עם המחלה ומנסים לזהות את גורם הסיכון. נמשיך עם הדוגמה שלנו, טבק. אם אתם חושבים שטבק גורם לסרטן ריאות, אתם יכולים ללכת לבית חולים ולשאול מטופלים עם סרטן ריאות האם הם מעשנים או נהגו לעשן [2]. המידע הזה בפני עצמו אינו מאוד שימושי, מאחר שאנו צריכים להשוותו עם אותו מידע שהתקבל מאנשים בריאים ללא סרטן ריאות. כדי לעשות זאת, אנו צריכים למצוא אנשים בריאים שיש להם מאפיינים (כמו גיל, מִגְדָּר, עיסוק, תחביבים וכדומה) דומים כמה שיותר לקבוצה של מטופלי סרטן הריאות. הקבוצה הזו נקראת קבוצת ביקורת. ברגע שאספנו את הנתונים משתי הקבוצות, אנו יכולים לארגן את התוצאות בטבלה, ולהפריד בין אנשים שנחשפו לגורם הסיכון (טבק, במקרה שלנו), לבין אנשים שלא נחשפו אליו, ולבדוק אם הם חלו בסרטן הריאות או לא (טבלה 1).
| גורם או חשיפה | מקרי סרטן | ביקורת ללא סרטן | |
| נחשפו לטבק | 25 | 75 | 100 |
| לא נחשפו לטבק | 5 | 95 | 100 |
| 30 | 170 | 200 | |
| עבור מחקר מקרה-בקרה, מדד יחס הסיכויים (OR) הוא היחס בין מספר מקרי הסרטן שנצפו אצל אנשים שנחשפו לטבק (מעשנים) ושלא נחשפו (לא מעשנים). לכן, OR של 6.33 משמעותו שהסיכוי שמטופל עם סרטן ריאות הוא מעשן גדול פי שישה מהסיכוי שאינו מעשן. עבור מחקר קוֹהוֹרט, הסיכון היחסי (RR) הוא היחס בין מקרים של סרטן ריאות בין נבדקים שנחשפו לטבק ושלא נחשפו לטבק. אם כן, RR של 5 משמעותו שהסיכוי של מעשנים לחלות בסרטן ריאות הוא גדול פי חמישה בהשוואה ללא מעשנים. | |||
| מחקר מחקרה בקרה: | |||
| מחקר קוהורט: | |||
- טבלה 1 - טבלה שמציגה חישובים מתוצאות של מחקרי מקרה-בקרה ומחקרי קוהורט.
לאחר מכן, אנו יכולים לחשב שני יחסים ראשונים (מספר נבדקים שנחשפו / מספר נבדקים שלא נחשפו): אחד עבור מקרי המחלה (מטופלים עם סרטן ריאות) ואחד עבור קבוצת הביקורת. לבסוף, אנו יכולים לחשב את היחס של שני היחסים האלה, שנקרא יחס הסיכויים (OR), אשר מייצג את ההסתברות שמטופל עם סרטן יהיה מעשן. לדוגמה, OR של 6.3 משמעותו שהסיכוי שמטופל עם סרטן ריאות הוא מעשן גדול פי שישה מכך שאינו מעשן.
אנו קוראים לסוג הניתוח הזה מחקר מקרה-בקרה, מאחר שאנו משווים בין מטופלים לבין קבוצת ביקורת. זה נראה נחמד, אולם בחלק הבא נראה שישנן מגבלות לסוג המחקר הזה.
האפשרות השנייה היא להתחיל מגורם הסיכון ולחכות להופעת המחלה. שוב, אנו צריכים קבוצת ביקורת שאותה נשווה לתוצאות של קבוצת הנחשפים. זה מה שאפידמיולוגים התחילו לעשות בשנות ה-1950, כדי לחקור את ההשפעה של טבק על סרטן ריאות [3]. בתחילת המחקר, שתי הקבוצות צריכות להיות כמה שיותר דומות, כשההבדל היחיד ביניהן הוא גורם הסיכון, למשל אם הנבדקים צורכים טבק או לא. מנקודת מבט אתית, ללא ספק איננו יכולים לאלץ אנשים לעשות משהו שעלול להיות מזיק, ולכן אנו צריכים למצוא אנשים שכבר חשופים לגורם הסיכון מרצונם החופשי. אחרי תקופת זמן מסוימת, שמשתנה מאוד כתלות במחלה הנחקרת, אנו יכולים לחשב את ההקף, או את מספר המקרים החדשים של הופעת המחלה בפרק הזמן שהוגדר, עבור שתי הקבוצות (מספר מקרי ההופעה / מספר האנשים בקבוצה). לבסוף, אנו יכולים לחשב את יחס הסיכון (RR), שהוא הסיכון לפתח מחלה עבור אנשים שנחשפו לגורם הסיכון לעומת אנשים שלא נחשפו אליו. לדוגמה, RR של 5 משמעותו שלמעשנים יש סיכוי גדול פי חמישה לחלות בסרטן ריאות בהשוואה לאנשים שאינם מעשנים.
סוג המחקר הזה נקרא מחקר קוֹהוֹרט, מאחר שאנו עוקבים אחרי אנשים לאורך זמן. בדרך כלל, מחקרי קוהורט חזקים יותר ממחקרי מקרה-בקרה, מאחר שהסבירוּת שהם יושפעו מהטיות קטנה יותר, נדון בכך בהמשך.
ישנם עיצובי מחקר אחרים, אולם מחקרי מקרה-בקרה ומחקרי קוהורט הם הפופולריים והשכיחים ביותר. כעת נדון בנקודה חשובה מאוד בהקשר הנוכחי של חדשות שווא ומידע מוטעה: האם אנו יכולים להאמין לתוצאות של מחקרים אפידמיולוגיים?
איכות המחקר... והתוצאות!
עבור מישהו שאינו מכיר אפידמיולוגיה וקורא את תוצאות המחקר, הדרך הטובה ביותר לקבוע אם אפשר לסמוך על התוצאות או אי אפשר לסמוך עליהן היא להסתכל על... רווחים בני-סֶמֶךְ! רווחים בני סמך הם טווח של ערכים סביב להערכה של המחקר, שככל הנראה מכילים את הערך הנכון של האוכלוסייה כולה. במחקר טוב, מדדי ה-OR וה-RR לעולם אינם מוצגים לבדם, אלא עם רווחים בני-סמך (בדרך כלל רווח בר-סמך של 95%, שמשמעותו שאם אנו חוזרים על אותו הניסוי 100 פעמים, התוצאות יהיו בתוך הטווח ב-95 מהפעמים). לא ניכנס לפרטים של חישוב רווחים בני-סמך, אולם כדי לשמור על הפשטות נאמר שבמחקר טוב עם מספיק נבדקים ושוֹנוּת לא גדולה מדי, התוצאות יתנו רווחים בני-סמך קטנים, מה שיצביע על כך שאפשר לסמוך על התוצאות. באיור 2 אתם יכולים לראות את הסיכון לחלות בסרטן ריאות עבור מעשנים לשעבר ומעשנים בהווה, בהשוואה ללא מעשנים. למחקר הזה יש רווחים בני-סמך מספיק טובים, ולכן אפשר לסמוך על התוצאות.

- איור 2 - תוצאות מחקר על ההשפעה של עישון על סרטן ריאות.
- ה-OR (Odd Ratio) מייצג את הסיכון לחלות בסרטן ריאות בין אנשים שלא מעשנים, אנשים שעישנו בעבר ואנשים שמעשנים כיום. האות n מייצגת את כמות הנבדקים בכל אחת מהקבוצות. הסרגל בתחתית האיור מייצג את ה-OR, ואנו משתמשים בסוג ייצוג כזה כדי להקל על הפירוש ולראות באופן ישיר מה החשיבות של גורמי המחקר שנבדקו. הקווים האפורים מתחת ליחסים עבור מעשן כיום (Current smoker) ומעשן בעבר (Former smoker) מצביעים על רווחים בני-סמך של 95% (הערכים גם מוצגים בסוגריים המרובעים), כפי שהוסבר בטקסט. מהתוצאות האלה אתם יכולים לראות שעישון מקושר עם סיכון מוגבר לחלות בסרטן ריאות (OR = 11.64), ושהסיכון הזה פוחת משמעותית אם הנבדקים מפסיקים לעשן, אולם הוא עדיין גדול יותר מאשר אנשים שמעולם לא עישנו (נלקח מ-Christensen et al. [4]).
הטיה
ראינו זה עתה שרווחים בני-סמך יכולים לשמש כדי להעריך את איכות המחקר, ושהם מדדים טובים, אולם מחקרים עם רווחים בני-סמך צרים עדיין יכולים להיות מוטים לגמרי! מהי הטיה? זהו סוג של טעות שתוביל למסקנות לא נכונות מהנתונים. ישנן אפשרויות רבות של הטיות, אולם שני הסוגים החשובים ביותר נקראים הטיות בחירה והטיות מידע. בפשטות, הטיות בחירה מתרחשות כאשר נבחרים מטופלים או נבדקי ביקורת שאינם מתאימים למחקר. במקרה של טבק וסרטן ריאות, הטיית בחירה תתרחש, לדוגמה, אם לחלק מנבדקי קבוצת הבקרה היה סרטן ריאות לא מאובחן.
הטיות מידע מתרחשות כאשר המידע משתי הקבוצות לא נאסף באותו האופן. לדוגמה, החוקרים של קבוצת המחקר יכולים לשאול הרבה יותר שאלות לגבי צריכת טבק כשהם מדברים עם מטופלים שיש להם סרטן ריאות, לעומת ריאיונות עם אנשים בריאים מקבוצת הביקורת. סוג שכיח של הטיות מידע נקרא הטיות זיכרון: במקרים מסוימים, אנו צריכים לחזור אחורה 20 או 30 שנים, כך שלעיתים קרובות קשה לאנשים לזכור, או שלעיתים הם מתביישים בהתנהגויות העבר שלהם ואינם רוצים לספר את האמת, או שהם לא חושבים שעישון כמה סיגריות לפני 20 שנים נחשב כעישון.
הטיות יכולות להשפיע באופן ניכר על תוצאות המחקר, ולכן חשוב להיות מודעים אליהן ולדון בהשפעה הפוטנציאלית של סוגים של הטיות כאשר מציגים תוצאות של מחקר!
עקרון הסיבתיות
דנו בעיצוב של מחקר אפידמיולוגי, ברווחים בני-סמך ובהטיות. אם הכול נעשה כשורה, האם זה אומר שטבק גורם לסרטן ריאות? לא בהכרח! אנו עדיין צריכים לחשוב על הסיבתיות – הקשר שבין גורמים לתוצאות. רק בגלל שנראה כי שני דברים כמו למשל צריכת טבק וסרטן ריאות, קשורים זה לזה, לא בהכרח אומר שדבר אחד גורם לשני. למשל, אם עדיין נסתכל על סרטן ריאות, ה-OR וה-RR גבוהים יותר עבור אנשים אלכוהוליסטים ביחס לאנשים שאינם שותים, אולם זה לא אומר שאלכוהול גורם לסרטן ריאות! למעשה, האלכוהול הוא גורם מתערב: אלכוהוליסטים נוטים לעשן יותר מאנשים שאינם אלכוהוליסטים, מה שמסביר את הקשר הזה.
אם כן, איך אנו יודעים אם התוצאות שלנו באמת סיבתיוֹת, או אם הן רק קשורות זו לזו ללא סיבתיוּת? ישנן כמה דרכים לעשות זאת. כמה קריטריונים הוצעו כדי לקבוע אם קשרים אפידמיולוגיים הם סיבתיים [5], כאשר החשובים ביותר הם חוזק הקשר (ככל ש-OR או RR גבוהים יותר, כך הסיכוי לסיבתיות עולה); יחסי הזמן (החשיפה חייבת להתרחש לפני הופעת המחלה) והגרדיאנט הביולוגי (חשיפה מוגברת, למשל כמות הסיגריות היומית, גרמה לסרטן ריאות). הקריטריונים האלה מספקים את הראיות הברורות ביותר ליחסים סיבתיים.
מסקנות
במאמר הזה תיארנו את הצעדים השונים של מחקר אפידמיולוגי: זיהוי גורם הסיכון, בחירת עיצוב מחקר מתאים וניסיון למזער כמה שאפשר את ההשפעות של הטיות. ברגע שהנתונים נאספו והתוצאות חושבו, צריך לפרש את התוצאות ולהעריך את הסיבתיות שלהן. לבסוף, ברגע שהתגבשו מסקנות וגורם הסיכון זוהה, החלק החשוב ביותר הוא ליידע את הציבור ואת הפוליטיקאים, כך שכולם יוכלו לעבוד יחד במטרה לבסס צעדים מוֹנעים שיפחיתו או ימזערו את ההשפעה של גורם הסיכון על בריאות הציבור.
מילון מונחים
אפידמיולוגיה (Epidemiology): ↑ ענף ברפואה שעוסק בהקפים, בהתפלגות ובאפשרויות שליטה במחלות ובגורמים אחרים שקשורים לבריאות.
אוכלוסייה (Population): ↑ קבוצה מזוהה של אנשים שיחקרו במחקר.
משתנה תוצאה (Outcome Variable): ↑ האובייקט של המחקר, כאשר במרבית המחקרים אנו מתעניינים במחלה או במוות.
קבוצת ביקורת (Control Group): ↑ קבוצה של אנשים שמשמשת להשוואה. כתלות בסוג המחקר, זו יכולה להיות קבוצה של אנשים בריאים (מחקר מקרה-בקרה) או קבוצה שלא נחשפה לגורם הסיכון (מחקר קוהורט).
מחקר מקרה-בקרה (Case-control Study): ↑ סוג מחקר שבו התוצאה (לדוגמה, סרטן ריאות) משמשת להגדיר את הקבוצות (מקרים וביקורת), ואפידמיולוגים מנסים לזהות את החשיפה שהובילה לאותה התוצאה (טבק).
הקף (Incidence): ↑ מספר מקרים לאורך תקופת זמן מסוימת.
מחקר קוהורט (Cohort Study): ↑ סוג מחקר שבו החשיפה (לדוגמה, שימוש בטבק) משמשת להגדיר את הקבוצות (מעשנים – חשופים, או לא מעשנים – לא חשופים), ואז האפידמיולוגים מחכים לראות אם המחלה מתרחשת.
רווחים בני-סמך (Confidence Intervals): ↑ טווח ערכים סביב לערך הנמדד שככל הנראה מכילים את הערך האמיתי של המשתנה באוכלוסייה. זוהי דרך מתמטית לקבוע אם ניתן לבטוח בתוצאות המחקר.
הצהרת ניגוד אינטרסים
המחברים מצהירים כי המחקר נערך בהעדר כל קשר מסחרי או פיננסי שיכול להתפרש כניגוד אינטרסים פוטנציאלי.
מקורות
[1] ↑ Doll, R., Peto, R., Boreham, J., and Sutherland, I. 2004. Mortality in relation to smoking: 50 years’ observations on male British doctors. BMJ 328:1519. doi: 10.1136/bmj.38142.554479.AE
[2] ↑ Meyers, T. J., Chang, S.-C., Chang, P.-Y., Morgenstern, H., Tashkin, D. P., Rao, J.-Y., et al. 2017. Case-control study of cumulative cigarette tar exposure and lung and upper aerodigestive tract cancers. Int. J. Cancer 140:2040–50. doi: 10.1002/ijc.30632
[3] ↑ Doll, R., and Hill, A. B. 1954. The mortality of doctors in relation to their smoking habits. Br. Med. J. 1:1451–5.
[4] ↑ Christensen, C. H., Rostron, B., Cosgrove, C., Altekruse, S. F., Hartman, A. M., Gibson, J. T., et al. 2018. Association of cigarette, cigar, and pipe use with mortality risk in the US population. JAMA Intern. Med. 178:469–76. doi: 10.1001/jamainternmed.2017.8625
[5] ↑ Fedak, K. M., Bernal, A., Capshaw, Z. A., and Gross, S. 2015. Applying the Bradford Hill criteria in the 21st century: how data integration has changed causal inference in molecular epidemiology. Emerg. Themes Epidemiol. 12:14. doi: 10.1186/s12982-015-0037-4
