תַקצִיר
תאי עָצָב הם תאים במוח ובחוט הַשִּׁדְרָה המתמחים בהעברת מידע בגוף. תאי העצב חשובים למטרות רבות, כולל תנועה, נשימה, חשיבה ותחושת כאב. אם תאים אלה נפגעים עקב תאונה למשל הגוף כבר אינו יכול לבצע כמה מהתפקודים החשובים האלה. כתוצאה מכך, האדם הפגוע עלול להפוך למוגבל במידה מסוימת. מדענים ורופאים עשויים להצליח להחליף תאי עצב פגועים באדם על-ידי השתלת תאים חדשים, וכך לעזור למטופלים הסובלים מפגיעה במוח או בחוט השדרה. באמצעות שימוש בתאים חדשים שיחליפו את תאי העצב שניזוקו עקב הפגיעה, ייתכן כי חלק מהיכולות האבודות יחזרו לחולים כגון יכולת התנועה. מדענים סבורים כי תאי גזע הם התאים האידיאליים להשתלה אצל חולים פגועים, כיוון שתאי גזע יכולים להתרבּוֹת ולהשתנוֹת לסוגי התאים השונים הנחוצים לתיקון הפגיעה. את תאי הגזע שהחוקרים רוצים להשתיל אפשר להכין במעבדה מתאי עור ומתאי דם. את תאי העור והדם אפשר לקבל בעזרת מחט. כיום, תאי גזע ממטופלים הסובלים ממחלות מוח כגון אלצהיימר מְשַׁמְּשִׁים לחֵקֶר מחלות אלה במעבדה, כדי לפתח שיטות ריפוי בעזרת החלפת תאים.
הקדמה
במאמר זה תִּלמדו מהם תאי עָצָב ואיך מדענים ורופאים מקווים שאפשר יהיה להשתמש בהם לתיקון מערכת העצבים המרכזית. מערכת העצבים המרכזית כוללת את המוח ואת חוט השדרה (איור 1), שבהם תאי העצב הם התאים המיוחדים. המוח וחוט השדרה חשובים מאוד לכל מיני תפקודים בגוף כגון תנועה, נשימה, חשיבה ותחושת כאב, וכאשר המוח או חוט השדרה נפגעים הדבר עלול לגרום לאדם בעיות חמוּרוֹת. במאמר זה מוסבר איך אפשר להשתמש בתאי עצב כדי לעזור לתקן את הפגיעות האלה, וכן תלמדו על תאי גזע ועל אופן השינוי של סוגים מסוימים של תאי גזע במעבדה במטרה לגרום להם להפוך לתאי עצב. אז אולי אפשר יהיה לעזור לאנשים שמערכת העצבים המרכזית שלהם פגועה. לבסוף, המאמר דן באופן שבו כבר משתמשים בתאי עצב שהוכנו מתאי גזע, ואיך רופאים ומדענים מקווים להצליח להשתמש בהם בעתיד.
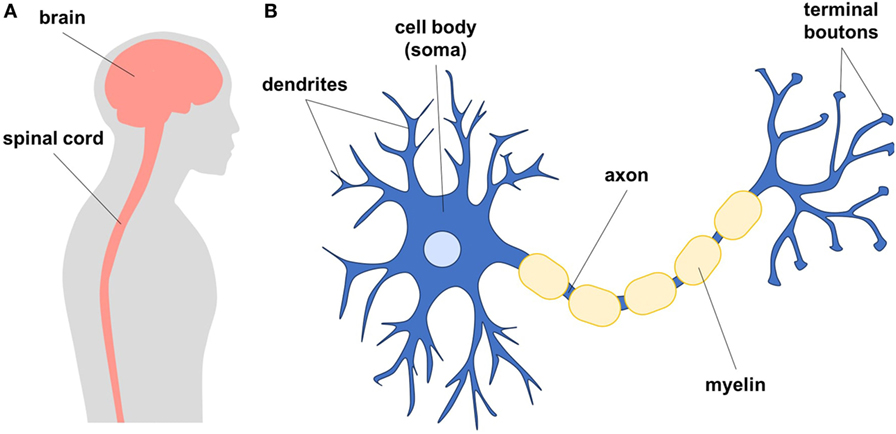
- איור 1 - A. תרשים המראֶה את מוח האדם ואת חוט השדרה, שיחד נקראים מערכת העצבים המרכזית.
- מערכת העצבים המרכזית עשויה מתאי עצב ומתאי גְּלִייָה. B. תאי עצב הם תאים היוצרים רשתות תקשורת. תאי העצב בנויים מגוף התא, ממבנים דמויי עץ הנקראים דנדריטים ומאקסונים ארוכים שבקצה שלהם כפתורים המשמשים לשליחת מסרים לתאים אחרים. תאי גלייה הם תאים דמויי כוכב שעוזרים לקיים את תאי העצב בסביבה בריאה. האקסונים של תאי העצב עטופים בשכבת בידוד מגינה (מיאלין), כדי לזרז את התקשורת בין התאים. Brain = מוח Spinal cord = חוט השדרה Dendrites = דנדריטים Cell body (soma) = גוף התא (סוֹמָה) Axon = אקסון Myelin = מיאלין Terminal boutons = כפתורים טרמינליים
מהם תאי עצב?
תאי עצב הם סוג התאים העיקרי במערכת העצבים המשמֵּש להעברת מידע. לכל תא עצב יש את גוף התא, המאפשר את חיי התא על-ידי ייצור חלבונים ואנרגיה (איור 1). גוף התא משמש גם כמוח של התא כי הוא מעבד את כל המידע הנכנס, ומורה לתאי העצב מה לעשות. מגוף התא מסתעפים דנדריטים ואקסונים ארוכים, לקבלה ומשלוח של מסרים מִתָּאִים אחרים ואליהם. בקצה האקסון יש מבנים הנקראים כפתורים טרמינליים שנראים כמו בליטות קטנות. כפתורים טרמינליים אלה יוצרים קשר עם דנדריטים של תאי עצב אחרים, ליצירת קשרים ייחודיים הנקראים סינפסות. כאשר תאי עצב משוחחים זה עם זה הם שולחים מסרים חשמליים או כימיים שעשויים לגרום לתא העצב הבא לשלוח פוטנציאל פעולה (אות) במורד האקסון שלו. באופן זה, האות יכול לעבור לאורך שרשרת ארוכה של תאי עצב. כדי להגביר את קצב האיתוּת תאי עצב רבּים מְבֻדָּדִים בשכבה שומנית הנקראת מיאלין באופן הדומה לבידוד של חוט חשמל. במוח, תאי העצב עוזרים ללמוד לקרוא, לכתוב, לרכוב על אופניים, ליצור זיכרונות ואפילו לעורר רגשוֹת. תאי העצב הם אבני הבניין הגורמות לנו להיות מי שאנו, ומאפשרות את התרחשות התהליכים הרבים והמורכבים של המוח. האותות של תאי העצב יכולים גם לנוע למרחק רב מהמוח, דרך חוט השדרה, כדי להורות לשרירים להניע את הזרועות או את הרגליים. ישנם גם תאי עצב המעבירים מִסְרֵי מגע מהעור אל המוח.
איך אפשר להשתמש בתאי עצב לטיפול במחלות של מערכת העצבים?
במחלות רבות הפוגעות במערכת העצבים תאי העצב נפגעים ומתים. מדענים קוראים לתהליך זה ניוּון עצבי. מחלות הניוון העצבי הנפוצות ביותר הן אלצהיימר ופרקינסון. באלצהיימר, הניוון העצבי גורם לאנשים לשכוח דברים. בפרקינסון, נפגעים תאי עצב בחלק מהמוח האחראי לתנועה, דבר הגורם לקשיים בהליכה ובתנועה. אם מישהו נופל בצורה חמוּרה או מעורב בתאונה, גם תאי העצב עלולים להיפגע. אם הראש מושפע, מכנים זאת פגיעת מוח טראומטית. אם חוט השדרה מושפע, מכנים זאת פגיעת חוט שדרה טראומטית. פגיעה בתאי העצב גורמת לנֶתֶק בשרשרת המסרים הנעים לאורך מערכת העצבים, אשר נחוצה לתפקוד תקין.
דרך אפשרית אחת לטיפול במחלות ניוון עצבי ובפגיעוֹת במערכת העצבים המרכזית היא להחליף תאי עצב מתים או פגועים באמצעות השתלת תאים. אם תאי עצב חדשים יכולים להחליף תאי עצב פגועים ייתכן כי המטופלים יוכלו לרכוש מחדש תפקודים כגון זיכרונות או תנועות, אולם, ישנם כמה אתגרים חשובים שיש להתגבר עליהם. ראשית, אין דרך קלה לקחת תאי עצב מהגוף כדי שישמשו לטיפול. מספר תאי העצב במוח ובחוט השדרה מוגבל, הגישה לשני האזורים האלה מסובכת, ובדרך כלל, תאי עצב אינם גדלים מחדש. שנית, תאי העצב אינם התאים היחידים שמושפעים מהניוון העצבי. ישנם גם תאים אחרים במערכת העצבים, הנקראים תאי גְּלִייָה, אשר מקיפים את תאי העצב ומספקים תמיכה, הגנה ואספקת חומרי הזנה לתאי העצב. גם תאי גלייה עלולים להינזק עקב מחלות ופגיעוֹת.
מהם תאי גזע פּלוּריפּוֹטֶנְטִיים?
כדי להתגבר על המכשולים האלה, מדענים בחנו תאים מיוחדים הנקראים תאי גזע, שיכולים לבצע שני דברים חשובים. לתאי גזע יכולת התחדשוּת עצמית, כלומר הם יכולים ליצור העתקים של עצמם באופן רציף; והם יכולים להתמיין, כלומר להפוך להיות תאים מסוגים אחרים. תאי הגזע הראשונים שנחקרו היו תאי הגזע העובריים. תאי הגזע העובריים הם פּלוּריפּוֹטֶנְטִיים, כלומר הם יכולים להתמיין לכל סוג של תא בגוף – תאי לב, תאי מוח, תאי שריר ועוד (איור 2). אולם, אי אפשר לקבל את תאי הגזע העובריים מתאי הגוף שלכם – מקורם היחיד הוא עובּרים, כך שמקור הַתָּאִים מוגבל [1]. לאחרונה מדענים גילו שאפשר להכין תאי גזע בעלי מאפיינים הדומים לתאי גזע עובריים מכל תא בגוף, על-ידי הוספת מולקולות מסוימות השולחות מסרים לתאים. תאים אלה נקראים תאי גזע פלוּריפוֹטנטיים מֻשְׁרִים (iPSCs) [2]. תאי הגזע הפלוּריפוֹטנטיים המושרים שימושיים מאוד היות שיש להם את כל התפקודים של תאי הגזע העובריים, אבל אפשר לקבלם מהתאים של האדם עצמו [3]. נוסף על כך אפשר לקבל את תאי הגזע הפלוּריפוֹטנטיים המושרים מתאי עור, אשר קל להשיגם ללא צורך בניתוח, ויש שפע של תאי עור זמינים.
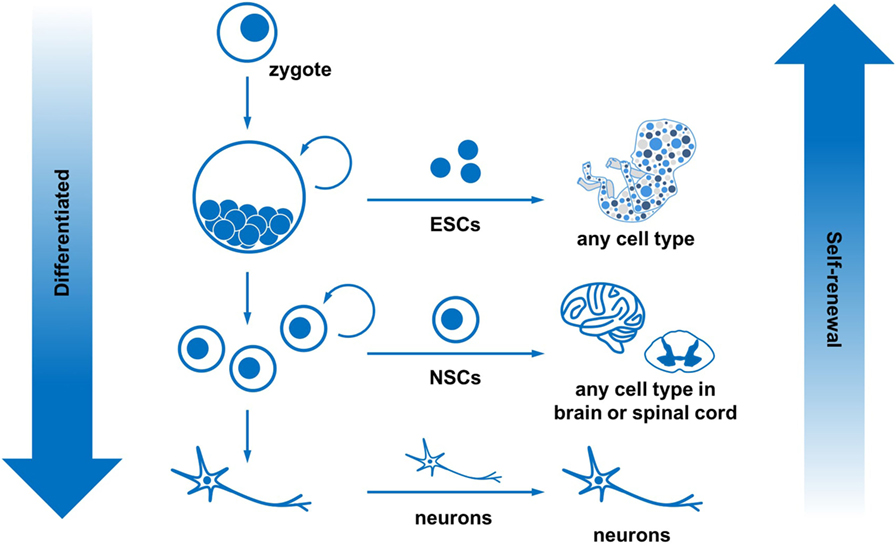
- איור 2 - לתאי גזע יכולת התחדשות עצמית ויכולת התמיינות לסוגי תאים רבים.
- מקורם של כל תאי הגוף הוא בזיגוֹטה. הזיגוטה ממשיכה להתחלק לתאי גזע עובריים, היכולים ליצור כל סוג של תאים בגוף. כאשר תאי גזע אלה ממשיכים להתחלק ולגדול הם מקבלים תפקיד מוגדר. למשל, תאי גזע עצביים יכולים להפוך להיות תאים במוח ובחוט השדרה בלבד. לבסוף, התאים הופכים להיות בעלי תפקיד מוגדר מאוד כגון תאי עצב, וכבר אין להם יכולת התחדשות עצמית. לסיכום, ככל שהתאים מתמיינים יותר, יכולת ההתחדשות העצמית שלהם פוחתת. Differentiated = ממוינים Zygote = זיגוטה ESCs = תאי גזע עובריים NSCs = תאי גזע עצביים Neurons = תאי עצב Any cell type = כל סוג של תאים Any cell type in brain or spinal cord = כל סוג של תא במוח או בחוט השדרה Self-renewal = התחדשות עצמית
מהם תאי גזע עצביים (NSCs)?
תאי גזע עצביים נמצאים באופן תקין במוח ובחוט השדרה. אלה הם תאי גזע שיכולים להתמיין לסוג התאים המאפיין את מערכת העצבים המרכזית, כולל תאי עצב ותאי גלייה (איור 2). מדענים מצאו דרכים להשתמש בתאי גזע עובריים ובתאי גזע פלוּריפוֹטנטיים מושרים כדי לייצר תאי גזע עצביים, שוב, על-ידי שימוש במולקולות השולחות מסרים ייחודיים לתאים (איור 3). מחקר מלהיב שבוצע בשנים האחרונות גם גילה דרכים להכנת תאי גזע עצביים ישירות מכל תא גוף אחר, בלי לעבור דרך שלב תאי הגזע הפלוּריפוֹטנטיים המושרים. תאים אלה נקראים “תאי גזע עצביים מתוכנתים מחדש ישירוֹת.” אפשר להכין תאי גזע עצביים מתוכנתים מחדש ישירות תוך שימוש בתערובת של חומרים כימיים או על-ידי עריכת הדנ“א של התא. אפשרות זו מלהיבה מאוד כי משמעותה היא שיש לנו אספקה כמעט אינסופית של תאי גזע עצביים שיכולים להפוך לתאי עצב ולתאי גלייה הנחוצים לתיקון מערכת העצבים המרכזית.
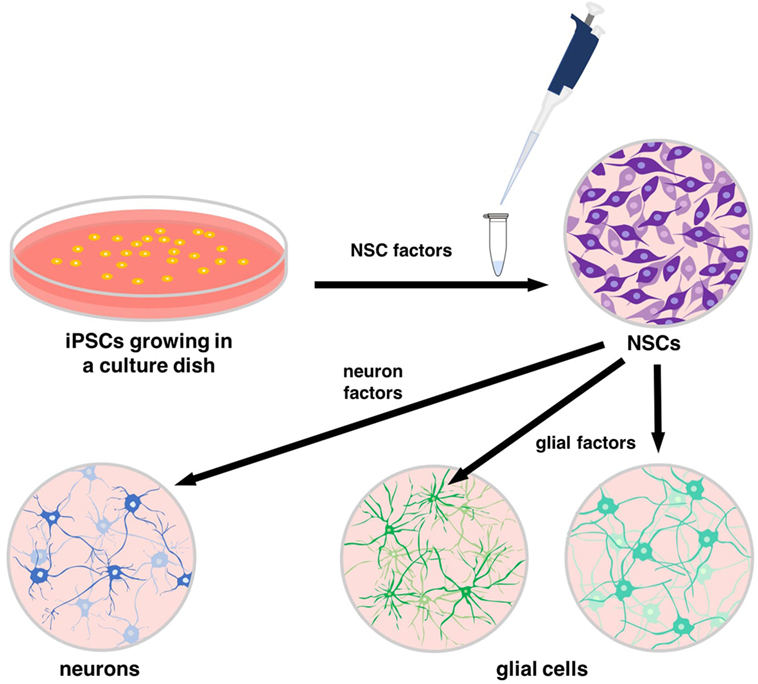
- איור 3 - אפשר להוסיף חלבונים מסוימים, הידועים כפקטורים של תאי גזע עצביים (NSCs), כדי לגרום לתאי הגזע הפלוּריפוֹטנטיים (iPSCs) להפוך לתאי גזע עצביים.
- הפקטורים של תאי הגזע העצביים נקשרים לדנ”א ולחלבונים של תאי הגזע הפלוּריפוֹטנטיים המושרים כדי לספק את המסרים הנכונים להתמיינות. סדרת חלבונים נוספת יכולה לאותת לתאי הגזע העצביים להפוך לתאי מערכת העצבים המרכזית, כולל תאי עצב ותאי גלייה. iPSCs growing in a culture dish = תאי גזע פלוּריפוֹטנטיים מושרים הגדלים בצלחת פֶּטְרִי Neurons = תאי עצב NSC factors = פקטורים של תאי גזע עצביים Neuron factors = פקטורים של תאי עצב NSCs = תאי גזע עצביים Glial factors = פקטורים של תאי גלייה Glial cells = תאי גלייה
כיצד מדענים מכינים כיום תאי גזע פלוּריפוֹטנטיים מושרים (iPSCs), תאי גזע עצביים (NSCs) ותאי עצב?
כל תאי הגוף הם תוצאה של חלוקת תאים, שהחלה עם התא הראשון הנקרא זִיגוֹטָה (איור 2). הזיגוטה מתחלקת, וכל אחד מהתאים החדשים המתקבלים מתחלק אף הוא. דבר זה מתרחש ברציפוּת, עד שנוצרים כל תאי הגוף. תאי הגוף הם תערובת של תאי גזע ושל תאים בעלי תפקיד מוגדר שעברו התמיינות. במערכת העצבים המרכזית, תאי גזע פלוּריפוֹטנטיים הופכים לתאי גזע עצביים, ואחר כך לתאי עצב ולתאי גלייה. מסלול מורכב זה מונחה על-ידי סדרת חלבונים ייחודיים מאוד הנקשרים לאזור בדנ“א, וכתוצאה מכך משפיעים על תפקודם של חלבונים אחרים [4]. התוצאה של כל פעולות הגומלין האלה היא שינויים בזהוּת התאים. כדי ליצור את הסוגים הנכונים של תאי עצב במערכת העצבים המרכזית, חלבונים אלה צריכים להתבטא בצורה ובשילוב ייחודיים. כדי ליצור תאי עצב במבחנה (in vitro), במעבדה בכלי גידול), אנו צריכים להעתיק את כל השלבים המתרחשים ביצור החי (in vivo) ואת העיתוי המדויק שלהם. כדי לעשות זאת מדענים יוצרים תאי גזע פלוּריפוֹטנטיים מושרים מִתָּאִים של המטופל (לרוב, תאי עור או תאי דם) [2]. אחר כך, תאים אלה מתמיינים לתאי גזע עצביים במבחנה, in vitro, תוך שימוש באותם חלבונים ומולקולות איתוּת שנמצאים ביצור החי, in vivo. בהמשך, תאי הגזע העצביים מנוקים, ונותנים להם להתחלק עד שמקבלים מהם כמות גדולה. בשלב זה, מוסיפים חלבונים ומולקולות איתוּת חדשים, שוב, חיקוי של התהליך המתרחש בגוף, כדי לגרום לתאים להתמיין לתאי עצב ולתאי גלייה. התהליך כולו נמשך כמה חודשים, שבהם נעשה תכנון זהיר של השלבים. בכל שלב נבדקת זהוּת התאים באמצעות שיטות שונות, כדי לוודא שתהליך ההתמיינות אכן מתקדם כצפוי. התוצר הסופי הוא תאים שאפשר להשתמש בהם במעבדה לחֵקֶר פגיעוֹת במערכת העצבים או כחלק מניסויים קליניים (ניסויים מבוקרים היטב על חולים מתנדבים).
איך משתמשים בתאי עצב שהוכנו מתאי גזע?
תאי גזע פלוּריפוֹטנטיים מושרים הם מקור תָּאִי שימושי כי אפשר להכין אותם מהתאים של המטופל שבו רוצים לטפל (תאים אלה נקראים תאי גזע פלוּריפוֹטינטיים מושרים אוטוגניים). היות שתחום מחקר זה הוא חדש מאוד, הניסויים הקליניים הראשונים בתאי גזע פלוּריפוֹטנטיים מושרים אוטוגניים נמצאים עדיין בשלבי תכנון. אולם, אנו כבר יכולים להשתמש בתאי גזע פלוּריפוֹטינטיים מושרים כדי לחקור במעבדה כמה דברים חשובים. למשל, תאי גזע פלוּריפוֹטינטיים מושרים ותאי העצב שהכינו מהם משמשים בניסויים in vitro לחקר מחלות ניוון עצבי כגון אלצהיימר, פרקינסון, פגיעות טראומטיות ודיכאון. כאשר משתמשים בתאים במעבדה כדי לחקור מחלות שבאופן רגיל מתרחשות בגוף, קוראים לזה ”מודל של המחלה“. סוג זה של תאי מודל חשוב כי אפשר להכינם מתאי אדם, אשר קל יותר להשיגם והם זולים יותר לשימוש מאשר תאי בעלי חיים. למעשה, במחקר עדכני עשו שימוש בתאי גזע פלוּריפוֹטנטיים מושרים מחולי אלצהיימר, והפכו אותם למודל תלת-ממדי [5]. החוקרים הראו שנבנה חלבון חריג בתאי המודל, בדיוק כפי שקורה במחלה. כך, בעזרת המודל, אפשר לבדוק את ההשפעה של סוגים שונים של תרופות על התאים החריגים האלה, כדי לזהוֹת את הטיפולים האפשריים הטובים ביותר.
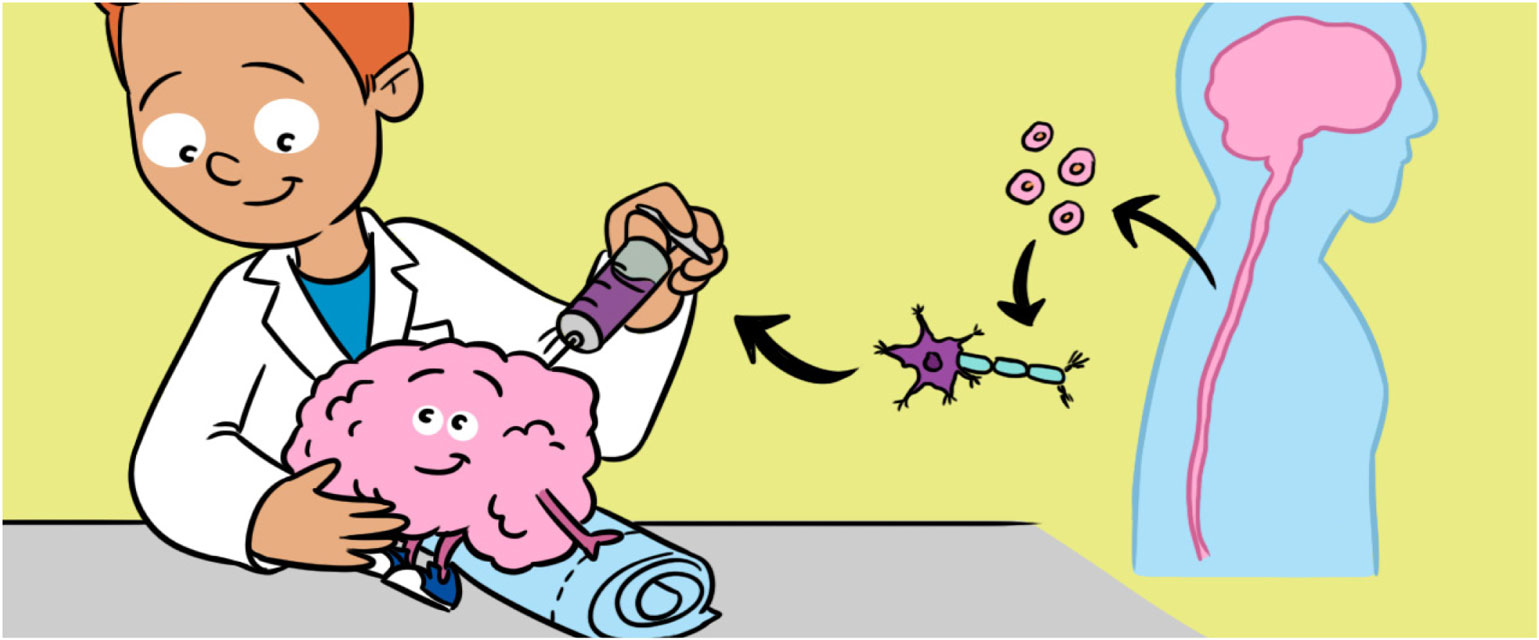
מְפַתְּחִים תאי עצב מתאי גזע גם כשיטת ריפוי להחלפת תאים פגומים, הנבחנת במודל של המחלה אצל חיות. למשל, מדענים משתילים תאי גזע עצביים שהוכנו מתאי גזע פלוּריפוֹטנטיים מושרים לתוך חֻלְדּוֹת, כדי לתקן את חוט השדרה שלהן לאחר פגיעה (איור 4). הדבר אִפשר למדענים לגלות כמה בעיות חשובות ולפתור אותן, לפני השימוש בתאי הגזע בניסויים קליניים על בני אדם. חיות המודל גם אפשרו למדענים לשלֵּב טיפולים שונים של תאי גזע להשגת התוצאות הטובות ביותר האפשריות [6]. כמה מהבעיות שעליהן המדענים עובדים כיום כוללות שיפור ההישרדות של תאי הגזע לאחר ההשתלה, ומציאת דרכים לעודד את התאים המושתלים ליצור קשרים עם תאי העצב של המטופל [7].
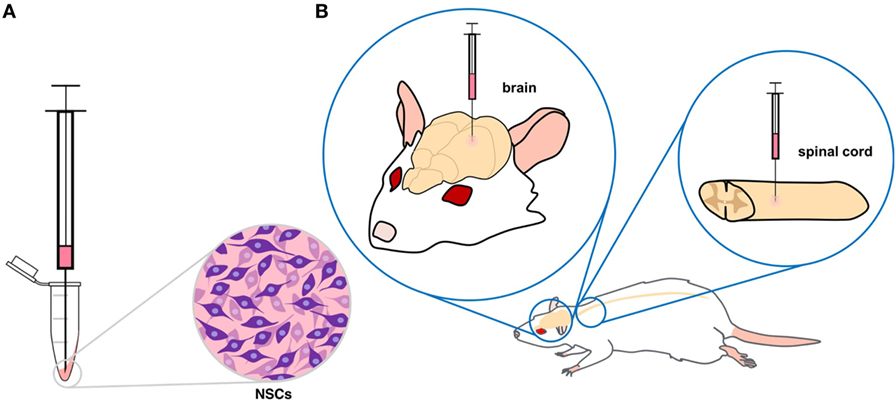
- איור 4 - A. תאי גזע עצביים (NSCs) שנאספו למבחנה נשאבים למזרק.
- B. כתלות במיקום תאי העצב הפגועים אפשר להשתיל תאי גזע עצביים הן למוח הן לחוט השדרה. NSCs = תאי גזע עצביים Brain = מוח Spinal cord = חוט השדרה
כיצד אפשר יהיה להשתמש בעתיד בתאי עצב שהוכנו מתאי גזע?
מאז גילוי השיטות להפיכת תאי גזע עובריים ותאי גזע פלוּריפוֹטנטיים מושרים לתאי גזע עצביים ולתאי עצב, יֶשְׁנָהּ התלהבות רבה מהאופן שבו אפשר יהיה להשתמש בזאת לטיפול במחלות מוח וחוט השדרה. אנו מצפים כי במהלך 20-10 השנים הבאות מדענים יגלו איך לגרום לתאי הגזע העצביים ולתאי העצב לשרוד למשך זמן ארוך יותר לאחר שהושתלו בחולים. אנו גם מצפים שיימצאו שיטות חדשות ליצירת הקישורים בין התאים המושתלים לתאי העצב של האדם או של בעל החיים המטופל. התפתחויות אלה עשויות לאפשר לנו להשתמש בהצלחה בתאי גזע לטיפול במחלות כגון פרקינסון, אלצהיימר, טָרֶשֶׁת נפוצה, פגיעת מוח טראומטית, שָׁבָץ, פגיעה בחוט השדרה ורשימה ארוכה של בעיות אחרות המשפיעות על בני אדם. אולם, המטרה של טיפול מוצלח במחלות אלה לא תושג על-ידי אדם אחד. מציאת טיפולים המבוססים על תאי גזע לבעיות השונות האלה, תדרוש עבודת צוות של אנשים ברחבי העולם, כולל מדענים, רופאים, ממשלות שייתנו תקציבים למימון המחקרים, חולים שיסכימו להשתתף בניסויים קליניים וַחֲבָרוֹת שיעזרו לגדל מספר גדול של תאי גזע. במסגרת מאמץ זה אפשר יהיה להיעזר גם בדור הבא של המדענים הצעירים, שיוכלו לתרום רעיונות חדשים בתחום, ויסייעו לקדם את המחקר הלאה.
נקודות מפתח לסיכום
- תאי עצב הם סוג התאים העיקרי במערכת העצבים הַמְּשַׁמֵּש להעברת מידע
- כאשר תאי עצב מתים או נפגעים אפשר להחליף חלק מהם על-ידי השתלת תאים
- חוקרים מעדיפים להשתיל תאי גזע מאשר תאי עצב, כי לתאי גזע יכולת התחדשות עצמית והם יכולים להתמיין לסוגי תאים שונים
- אפשר להכין תאי גזע פלוּריפוֹטנטיים מושרים ותאי גזע עצביים מתאי עור או מתאי דם, תוך שימוש בסדרת חלבונים מיוחדת כמו מולקולות איתוּת
- חוקרים משתמשים בתאי גזע ליצירת מודל למחלות ניוון עצבי, ולפיתוח שיטות ריפוי המבוססות על החלפת תאים
מילון מונחים
תאי עצב (Neurons): ↑ סוג התאים העיקרי במערכת העצבים.
מערכת העצבים המרכזית (Central nervous system): ↑ מערכת האיברים השולטת על כל מחשבותינו ופעולותינו; המוח וחוט השדרה.
תאי גזע (Stem cells): ↑ תאים מיוחדים היכולים להתרבוֹת ולהשתנוֹת לסוגי התאים השונים.
תאי גְּלִייָה (Glial cells): ↑ תאים של מערכת העצבים המרכזית המקיפים את תאי העצב כדי לספֵּק להם תמיכה, הגנה וחומרי הזנה.
התחדשות עצמית (Self-renew): ↑ היכולת להכין העתקים עצמיים חדשים באופן רציף.
להתמיין (Differentiate): ↑ להפוך לסוגים אחרים של תא.
פּלוּריפּוֹטֶנְט (Pluripotent): ↑ היכולת להתמיין לכל סוג תא שהוא בגוף.
תאי גזע פלוּריפוֹטנטיים מֻשְׁרִים (Induced Pluripotent Stem Cells, IPSCs): ↑ תאי גזע שהוכנו מכל תא שהוא בגוף, על-ידי הוספת מולקולות איתוּת ייחוּדיוֹת.
תאי גזע עצביים (Neural Stem Cells, NSCs): ↑ תאי גזע בעלי יכולת התחדשות עצמית, היכולים להתמיין רק לתאים של מערכת העצבים המרכזית.
ניסוי במבחנה (In vitro): ↑ ניסוי במעבדה, בכלי גידול.
ניסוי ביצור החי (In vivo): ↑ ניסוי ביצור חי המשמש כמודל.
הצהרת ניגוד אינטרסים
המחברים מצהירים כי המחקר נערך בהעדר כל קשר מסחרי או פיננסי שיכול להתפרש כניגוד אינטרסים פוטנציאלי.
מקורות
[1] ↑ Mothe, A. J., and Tator, C. H. 2013. Review of transplantation of neural stem/progenitor cells for spinal cord injury. Int. J. Dev. Neurosci. 31:701–13. doi: 10.1016/j.ijdevneu.2013.07.004
[2] ↑ Takahashi, K., Tanabe, K., Ohnuki, M., Narita, M., Ichisaka, T., Tomoda, K., et al. 2007. Induction of pluripotent stem cells from adult human fibroblasts by defined factors. Cell 131:861–72. doi: 10.1016/j.cell.2007.11.019
[3] ↑ Khazaei, M., Ahuja, C. S., and Fehlings, M. G. 2016. Induced pluripotent stem cells for traumatic spinal cord injury. Front. Cell. Dev. Biol. 4:152. doi: 10.3389/fcell.2016.00152
[4] ↑ Sadler, T. W. 2005. Embryology of neural tube development. Am. J. Med. Genet. C Semin. Med. Genet. 135C:2–8. doi: 10.1002/ajmg.c.30049
[5] ↑ Lee, H. K., Velazquez Sanchez, C., Chen, M., Morin, P. J., Wells, J. M., Hanlon, E. B., et al. 2016. Three dimensional human neuro-spheroid model of Alzheimer’s disease based on differentiated induced pluripotent stem cells. PLoS One 11:e0163072. doi: 10.1371/journal.pone.0163072
[6] ↑ Zweckberger, K., Ahuja, C. S., Liu, Y., Wang, J., and Fehlings, M. G. 2016. Selfassembling peptides optimize the post-traumatic milieu and synergistically enhance the effects of neural stem cell therapy after cervical spinal cord injury. Acta Biomater. 42:77–89. doi: 10.1016/j.actbio.2016.06.016
[7] ↑ Ahuja, C. S., Wilson, J. R., Nori, S., Kotter, M. R. N., Druschel, C., Curt, A., et al. 2017. Traumatic spinal cord injury. Nat. Rev. Dis. Primers 3:17018. doi: 10.1038/nrdp.2017.18