Résumé
Le virus du papillome humain (VPH) est un virus qui peut provoquer des maladies de la peau et des muqueuses chez les femmes et les hommes. Il existe plus de 100 types de VPH. Si la plupart d’entre eux provoquent de simples lésions, certains VPH sont plus dangereux et peuvent entraîner des cancers. L’infection par le VPH ne peut pas être guérie. L’unique solution est la prévention de l’infection par la vaccination des filles et des garçons de 9 à 15 ans. La vaccination contre le VPH permet de prévenir l’infection et la transmission du virus d’une personne à une autre.
Cet article aide les enfants à comprendre les bases du VPH, les maladies qu’il peut entrainer ainsi que son vaccin comme solution idéale pour protéger les humains contre ce virus.
Le virus du papillome humain (VPH ou HPV) : de quoi s’agit-il en vrai ?
Le virus du papillome humain, également connu sous le surnom de “VPH” ou ≪ HPV ≫ en anglais (Human Papilloma Virus), est un virus qui infecte les humains et provoque des “papillomes”. Le mot papillome est composé de “papille” qui signifie bouton et de “ome” qui désigne une croissance anormale de cellules (tumeur). Le VPH infecte de préférence la peau et les muqueuses. La peau est un organe composé de plusieurs couches de tissus et constitue la barrière de protection naturelle du corps humain. La muqueuse est un tissu qui tapisse l’intérieur de nombreux organes tels que la bouche, la gorge ou les organes génitaux.
Les virus sont invisibles à l’œil nu mais ils peuvent être observés grâce à un microscope. Le VPH a une forme ronde et son diamètre est de 55 nm (1 nm = 0.0000001 cm). C’est un million de fois plus petit qu’une balle de tennis. Le virus possède un ADN circulaire qui code pour 9 protéines. Les protéines “précoces” (protéines E) aident le virus à fonctionner, à survivre et à modifier les cellules humaines (formation de tumeurs), tandis que les protéines “tardives” (L1 et L2) aident le virus à se propager et à survivre dans l’environnement.
Cinq protéines L1 s’organisent en pentamère autour d’une protéine L2 afin de former un bouclier en forme d’étoile, comme si vous construisiez une étoile avec des Lego ®;. Au total, 72 boucliers étoilés s’auto-assemblent pour créer la forme ronde du VPH, appelée capside, qui contient l’ADN viral (Figure 1) [1, 2].
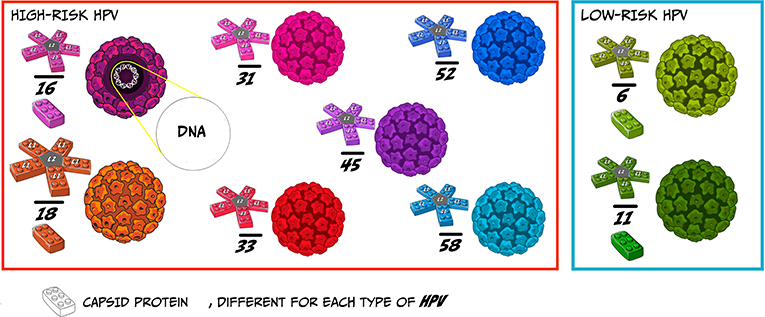
- Figure 1- La structure virale du VPH/HPV et de certains types de VPH/HPV (Illustrée par Susan Nasif) (voir figure(s) traduite(s)).
Le VPH se présente sous différentes formes et se propage de différentes manières
Le VPH ne correspond pas à un seul virus. Il en existe plus de 100 types, mais la plupart d’entre eux sont rares et pas dangereux. Chaque type de VPH apparaît différemment, comme s’ils avaient tous des boucliers étoilés différents. A chaque bouclier étoilé correspond un numéro spécifique et donne au virus certaines caractéristiques. En fonction de leur dangerosité pour l’homme, les types de VPH sont classés comme VPH à faible ou à haut risque [2]. Certains boucliers étoilés, comme les 16 et 18, sont très dangereux pour l’homme (VPH à haut risque) et peuvent causer des lésions cancéreuses, entraînant des cancers dans diverses régions du corps. D’autres, comme les 6 et 11, sont moins dangereux (VPH à faible risque) et peuvent créer des blessures telles que des verrues ou des condylomes (Figure 2). Ces lésions sont dites bénignes car elles ne sont pas critiques pour la vie humaine.
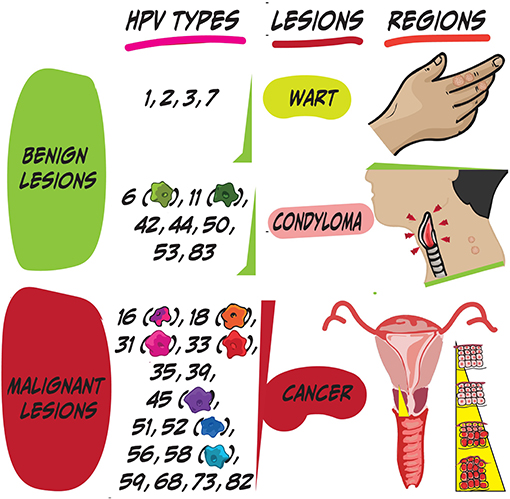
- Figure 2 - Lésions et maladies associées à l’infection par le VPH (Illustrée par Susan Nasif) (voir figure(s) traduite(s)).
On estime que la majorité des adultes dans le monde sont ou ont été infectés par le VPH. La plupart des gens ne remarquent même pas l’infection, mais peuvent quand même infecter d’autres personnes. Vous pouvez par exemple être infecté dans les piscines ou par contact peau-peau lorsque vous vous serrez la main. Lorsqu’une mère est infectée, elle peut transmettre le virus à son bébé lors de l’accouchement. Le VPH est également la maladie sexuellement transmissible la plus courante et peut être transmis par des contacts intimes et sexuels.
Des symptômes bénins au cancer (du col de l’utérus)
Plus de la moitié des VPH (~60) causent des verrues sur diverses régions de la peau comme les mains et les pieds. Ces lésions ne sont généralement pas graves pour la santé humaine. Le reste des VPH (~40) pénètre dans notre corps humain lors de contacts intimes et sexuels. Les VPH sexuellement transmissibles ne provoquent pas tous des maladies mortelles. Par exemple, les types 6 et 11 provoquent des condylomes, tandis que les types 16 et 18 sont liés au cancer du col de l’utérus. Il s’agit d’un cancer d’une partie de l’utérus, un organe essentiel à la reproduction humaine chez les filles. Le cancer du col de l’utérus est l’une des principales causes de décès chez les femmes dans le monde. C’est le médecin-virologue allemand Harald zur Hausen qui a découvert le lien entre le VPH et le cancer du col de l’utérus [3]. En 2008, il a reçu le prix Nobel de médecine pour cela !
Bien que le VPH se retrouve aussi bien chez les femmes que chez les hommes, les femmes ont un plus grand risque de développer un cancer lorsqu’elles sont infectées par un VPH à haut risque. La majorité des cancers du col de l’utérus sont causés par une infection par le VPH. Certains cancers de la bouche et de la gorge peuvent également être liés au VPH. Par conséquent, les hommes sont également vulnérables aux infections par le VPH et peuvent également développer un cancer.
Être infecté par le VPH ne signifie pas que vous allez développer une tumeur. Heureusement, car l’infection par le VPH est l’infection virale la plus courante de l’appareil reproducteur. Pour développer un cancer, vous devez être infecté par un type de virus à haut risque et présenter une infection de longue durée ou avoir un corps qui n’est pas capable de lutter efficacement contre le virus. Pour mieux comprendre les risques liés à l’infection par le VPH : si 10 adolescents sont infectés, 9 élimineront le virus de leur corps et 1 seul développera une maladie grave telle que le cancer du col de l’utérus.
Lorsqu’un VPH à haut risque infecte des cellules humaines via un récepteur, si toutes les conditions sont réunies, le VPH est capable de tromper le système immunitaire et de maintenir son infection. Cette infection de longue date est la première étape du développement potentiel d’un cancer. L’infection commence dans la couche la plus profonde des cellules de la peau ou des muqueuses. Grâce à ses protéines “précoces”, le VPH est capable de perturber le fonctionnement des cellules humaines [1]. Après avoir pris le contrôle des cellules humaines, le VPH peut se reproduire et envahir d’autres cellules humaines de la profondeur vers la surface. Chaque cellule infectée présente un aspect anormal, comme si elle était malade (Figure 3).
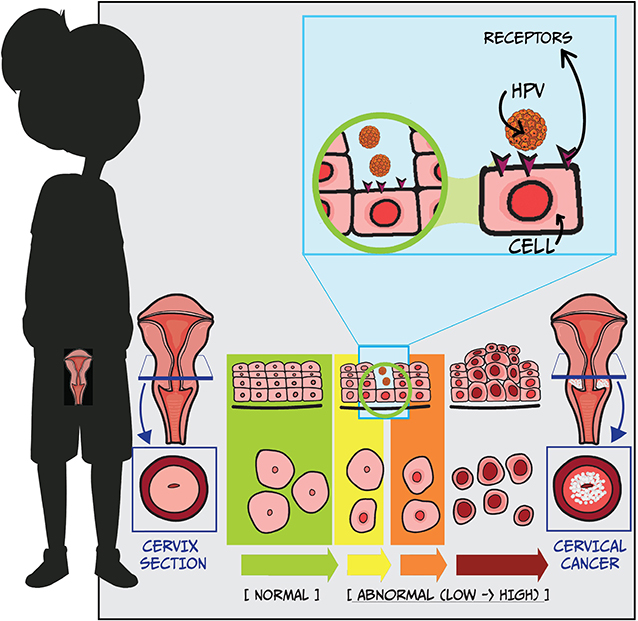
- Figure 3 - De l’infection par le VPH/HPV au cancer du col de l’utérus (Illustrée par Susan Nasif) (voir figure(s) traduite(s)).
Restez en sécurité et protégez-vous contre le VPH
L’infection par le VPH ne peut pas être guérie. La solution la plus efficace consiste à prévenir l’infection par le VPH grâce à la vaccination. Actuellement, le vaccin contre le VPH peut nous protéger contre 9 types de VPH à haut risque : 6, 11, 16, 18, 31, 33, 45, 52 et 58 [2]. Il nous protège donc contre la plupart des infections par le VPH qui entraînent de graves problèmes de santé.
Le vaccin contre le VPH contient les protéines L1 de 9 types de VPH. En d’autres termes, le vaccin est constitué de boucliers étoilés reconstruits de ces 9 types de virus. Ces derniers ne peuvent pas causer de dommages aux humains. Ces boucliers sont appelés “pseudo-particules virales de VPH” car elles ne proviennent pas du virus. Elles ont été créées en laboratoire par l’utilisation de cellules de levure afin de mimer la capside du virus (Figure 4). Lorsque vous recevez le vaccin, votre système immunitaire réagit contre les protéines L1 incluses dans le vaccin et s’en souvient. Au cas où vous seriez infecté plus tard, votre système immunitaire se souviendra du bouclier étoilé du virus et le combattra immédiatement pour l’éliminer de votre corps.
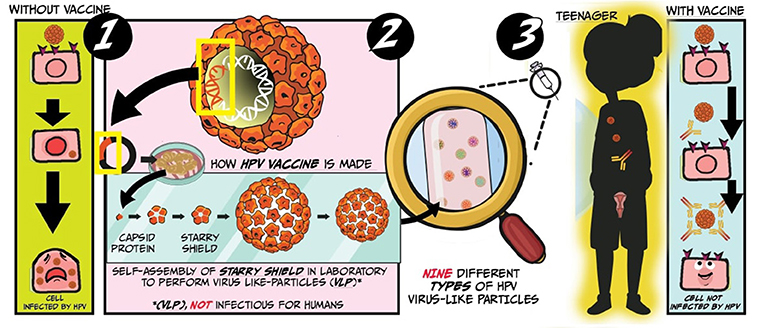
- Figure 4 - Qu’est-ce que le vaccin anti-papillomavirus (VPH/HPV) ?
- La section 1 illustre une cellule infectée par le VPH/HPV et devenant malade. La section 2 illustre les étapes de création du vaccin contre le VPH/HPV, notamment l’utilisation de cellules de levure pour produire des pseudoparticules virales imitant l’apparence du VPH/HPV. La section 3 illustre une cellule infectée par le VPH/HPV. Le système immunitaire de la cellule combat efficacement le virus grâce au vaccin reçu précédemment. (Illustrée par Susan Nasif) (voir figure(s) traduite(s)).
Les filles et les garçons doivent être vaccinés entre 9 et 14 ans. Pourquoi si tôt ? Il est important que vous vous fassiez vacciner pour la première fois avant de devenir intime avec quelqu’un que vous aimez, car le virus passe facilement d’un corps à l’autre. Au plus tôt vous serez vacciné, au moins vous aurez besoin de faire des rappels de vaccinations : entre 9 et 14 ans, vous ne recevrez que deux vaccins, alors que si vous avez entre 15 et 45 ans, il vous faudra trois vaccins pour être protégé.
La piqure du vaccin en vaut la peine, non ? Bien que le vaccin soit très sûr et efficace, vous pouvez ressentir certains effets secondaires tels que des douleurs, des gonflements et des rougeurs à l’endroit où le vaccin a été administré. Des maux de tête et des nausées peuvent survenir, mais moins fréquemment.
Plus le nombre de personnes vaccinées est élevé, plus le risque d’infection par le VPH est faible. Faites passer le message à vos amis, à vos camarades de classe et à votre famille pour créer une chaîne de solidarité contre le VPH et diminuer la transmission du virus. Une bonne couverture vaccinale contre le VPH pourrait réduire, voire même à long terme, éliminer les cancers (du col de l’utérus) et les maladies causées par le VPH dans le monde entier.
Diagnostic précoce grâce au test VPH
Les types de VPH non inclus dans le vaccin peuvent toujours causer des infections. De plus, si vous êtes infecté avant d’être vacciné, le virus peut rester en dormance dans votre corps et développer une infection par la suite. C’est pourquoi il est important de vérifier régulièrement si vous êtes potentiellement infecté. Pour les filles, cette possible infection est vérifiée lors de leur visite chez le gynécologue, grâce au test Pap.
Qu’est-ce que le test pap, également appelé frottis ?
Le test Pap est utilisé pour vérifier d’éventuelles modifications dans les cellules cervicales. Il doit son nom au Dr George Papanicolaou, un médecin grec qui l’a mis au point.
Le gynécologue utilise une brosse pour brosser légèrement le tissu du col de l’utérus afin de prélever un échantillon de cellules. Ces cellules sont ensuite analysées au microscope afin de voir si elles semblent saines ou anormales. Si les cellules ont une apparence étrange, cela signifie qu’elles pourraient être infectées par le VPH et potentiellement conduire à un cancer.
Grâce au test Pap, nous pouvons détecter au moins 8 filles sur 10 qui sont infectées par le VPH, et les aider à ne pas développer de cancer ni à propager l’infection. Le VPH ne peut pas être guéri, mais si votre médecin détecte l’infection suffisamment tôt, il peut retirer les parties infectées. Comme certains mauvais VPH peuvent se cacher et réapparaître plus tard, il est important que les filles fassent le Pap test tous les 3 ans.
Les garçons se font généralement tester lorsqu’une lésion apparaît sur leurs parties génitales ou s’ils découvrent que leur partenaire a été infecté(e). Il n’existe pas de test Pap pour les garçons, mais le VPH peut être détecté par PCR.
Qu’est-ce que la pcr et comment détecte-t-elle le VPH ?
Lorsqu’une verrue est observée sur les organes génitaux d’une fille ou d’un garçon, il faut la prélever pour voir si les cellules ont été infectées par le VPH. Une fois que le médecin a prélevé les cellules verruqueuses, elles sont évaluées par une machine. La machine doit contenir une quantité suffisante de virus à ADN pour pouvoir détecter le VPH. Pour cela, le laboratoire utilise la technique appelée réaction en chaîne de la polymérase (PCR). Cette technique permet d’amplifier une copie de l’ADN du virus VPH en un grand nombre de copies, ce qui permet de détecter le VPH dans les cellules de l’échantillon (voir figure(s) traduite(s)).
Déclaration d’utilisation des outils d’IA
Tout texte alternatif fourni avec les figures de cet article a été généré par Frontiers grâce à l’intelligence artificielle. Des efforts raisonnables ont été déployés pour garantir son exactitude, notamment par une relecture par les auteurs lorsque cela était possible. Si vous constatez des problèmes, veuillez nous contacter.
Contributions à la version française
TRADUCTEUR: Marie Neunez
Glossaire
Virus: ↑ Grand groupe de très petits agents infectieux qui sont généralement considérés comme des molécules extrêmement complexes et non vivantes, qui ne sont capables de se développer et de se multiplier que dans des cellules vivantes, et qui provoquent diverses maladies importantes chez les humains, les animaux et les plantes.
Tumeur: ↑ Croissance anormale de tissu/cellules. La tumeur peut être bénigne (peu nocive) ou maligne/cancéreuse (très dangereuse, souvent mortelle).
Muqueuse: ↑ Tissu qui tapisse l’intérieur de nombreux organes.
Pentamère: ↑ il s’agit d’une forme symétrique composée de cinq unités.
Capside: ↑ Structure qui entoure le matériel génétique du virus. Elle est constituée de protéines qui s’assemblent pour créer la coquille du virus.
Lésion: ↑ Modification anormale de la structure de la peau ou d’une partie du corps due à une blessure ou à une maladie.
Verrue: ↑ Croissance anormale de cellules, le plus souvent sous la forme d’un mamelon ou d’un chou-fleur.
Condylome: ↑ Verrue dans la muqueuse des organes génitaux.
Bénignes: ↑ Qualifie une tumeur qui ne ne met pas la vie en danger, mais elle évolue parfois vers une tumeur maligne.
Col De L’utérus: ↑ Extrémité extérieure étroite de l’utérus, qui est la partie principale de l’organe reproducteur féminin.
Gynécologue: ↑ Médecin dont la spécialité est de mettre au monde des bébés et de vérifier si les organes reproducteurs d’une fille sont en bonne santé.
Conflit d’intérêts
Les auteurs déclarent que les travaux de recherche ont été menés en l’absence de toute relation commerciale ou financière pouvant être interprétée comme un potentiel conflit d’intérêts.
Références
[1] ↑ Song, D., Li, H., Li, H., and Dai, J. 2015. Effect of human papillomavirus infection on the immune system and its role in the course of cervical cancer. Oncol. Lett. 10:600–6. doi: 10.3892/ol.2015.3295
[2] ↑ Garbuglia, A. R., Lapa, D., Sias, C., Capobianchi, M. R., and Del Porto, P. 2020. The use of both therapeutic and prophylactic vaccines in the therapy of papillomavirus disease. Front. Immunol. 11:188. doi: 10.3389/fimmu.2020.00188
[3] ↑ Mammas, I. N., and Spandidos, D. A. 2017. Paediatric virology as a new educational initiative: an interview with nobelist professor of virology harald zur hausen. Exp. Ther. Med. 14:3329–31. doi: 10.3892/etm.2017.5006
