Résumé
Le système immunitaire joue un rôle crucial dans le maintien d’un corps sain. Il travaille sans relâche pour reconnaître les infections et y répondre. L’inflammation fait partie de la réponse protectrice du système immunitaire à une infection. La réponse inflammatoire est incroyablement puissante, à tel point qu’elle peut endommager les cellules de l’organisme si elle n’est pas rigoureusement contrôlée. Parfois, l’inflammation touche l’ensemble de l’organisme : c’est ce qu’on appelle le « sepsis ». Les mécanismes puissants et complexes mis en place pour éliminer l’infection peuvent causer de graves dommages aux cellules et tissus sains. Une inflammation non contrôlée peut causer des dommages irréversibles aux organes, par exemple aux reins, et finir par provoquer leur arrêt. Si le sepsis n’est pas traité rapidement, il peut entraîner la mort. Dans cet article, nous décrivons les symptômes et les méthodes de diagnostic du sepsis, ainsi que certaines des recherches actuellement menées pour mieux comprendre ce processus dangereux.
Le sepsis : une réaction dangereuse à une infection
Le sepsis est une maladie où l’organisme réagit de manière excessive à une simple infection. Il cause environ 11 millions de décès par an dans le monde, ce qui représente approximativement 20 % de tous les décès, soit plus que les cancers du sein et de l’intestin réunis [1].
Le sepsis est causé par une infection due à des agents pathogènes, comme des bactéries, des virus, des champignons ou d’autres parasites, qui proviennent de l’environnement ou même de notre propre corps. Les infections courantes pouvant entraîner un sepsis sont les méningites (infections des parois du cerveau), les pneumonies (infections des poumons), les infections des voies urinaires (infections de la vessie ou des reins) ou encore les cellulites (infections de la peau, touchant souvent le pied et la jambe). Toutefois, une infection survenant n’importe où dans l’organisme peut potentiellement provoquer un sepsis.
Les symptômes du sepsis sont les suivants :
- température élevée (fièvre),
- difficulté à respirer,
- rythme cardiaque rapide,
- diminution de la production d’urine,
- confusion ou troubles de l’élocution (difficulté à s’exprimer),
- mains et pieds froids ou tachetés (marbrures).
Une fois que le sepsis a commencé, la détérioration de la santé du patient peut survenir incroyablement vite, en quelques heures seulement. Il est donc essentiel de reconnaître les symptômes du sepsis avant qu’il ne soit trop tard. Pour comprendre le sepsis et ses symptômes, nous devons étudier le système immunitaire, comment il fonctionne normalement et ce qui le dérègle pour causer le sepsis.
Le système immunitaire et l’inflammation
Le système immunitaire est constitué d’un ensemble très complexe de différentes cellules et substances chimiques, qui travaillent ensemble pour reconnaître les agents pathogènes dangereux, les tuer, neutraliser leurs toxines et maintenir un organisme sain. Pour ce faire, l’organisme dispose de deux mécanismes de défense : le système immunitaire inné et le système immunitaire adaptatif. Imagine-les comme un lanceur de grenades et un tireur d’élite : le système immunitaire inné endommage tout ce qui se trouve dans son rayon d’action, comme le ferait une grenade, tandis que le système immunitaire adaptatif se concentre avec précision sur sa cible, comme un tireur d’élite traque un ennemi. Nous allons nous concentrer sur le système immunitaire inné. Le système immunitaire inné agit immédiatement et localement, en employant un cocktail de molécules et de mécanismes puissants qui contiennent l’infection avant qu’elle ne puisse faire des dégâts importants. Lorsque le système immunitaire inné détecte la présence d’un agent pathogène, les cellules immunitaires envoient des signaux chimiques qui avertissent les autres cellules d’une invasion et libèrent une multitude de substances toxiques pour tenter de tuer l’intrus. L’inflammation est l’un des mécanismes utilisés par le système immunitaire inné pour combattre les infections.
Même une petite blessure peut permettre à des agents pathogènes microscopiques de pénétrer dans la plaie, qui enfle et devient douloureuse ; cela signifie qu’il y a une inflammation. L’inflammation est nécessaire pour aider l’organisme à se remettre d’une blessure ou d’une infection [2]. La réponse immunitaire inflammatoire provoque un élargissement des vaisseaux sanguins (vasodilatation), qui deviennent aussi moins étanches (augmentation de la perméabilité vasculaire). Cela entraîne un ralentissement du flux sanguin dans cette zone. À l’endroit de l’inflammation, à l’intérieur des vaisseaux sanguins, des protéines spéciales appelées « récepteurs » sont alors produites. Elles agissent comme des crochets qui capturent les cellules du système immunitaire circulant dans le sang. Le ralentissement du flux sanguin permet à un plus grand nombre de ces cellules d’atteindre le site de l’infection. Une plus grande perméabilité vasculaire les aide aussi à atteindre le site de l’infection car elles traversent plus facilement les parois des vaisseaux sanguins.
Le sepsis : quand l’inflammation tourne mal
La cause exacte du sepsis n’est pas connue. La plupart du temps, le système immunitaire n’a aucun problème à s’occuper efficacement d’une infection. Cependant, lors d’un sepsis, la réponse inflammatoire du système immunitaire inné n’est pas limitée au site de l’infection : elle se dérègle, entraînant une inflammation systémique, c’est-à-dire une inflammation dans tout le corps. Au lieu d’être contenues au site de l’infection, les molécules responsables de l’inflammation se propagent dans tout le corps par les vaisseaux sanguins, où elles provoquent une augmentation de leur perméabilité et une vasodilatation généralisée. La tension artérielle baisse, et le flux sanguin vers les tissus et les organes du corps devient insuffisant. Le sang étant responsable du transport de l’oxygène vers les organes, la diminution du flux sanguin réduit la quantité d’oxygène que les organes reçoivent, ce qui affecte leurs fonctions.
L’inflammation systémique et la diminution du flux sanguin provoquent une série de symptômes graves. Chaque organe peut être affecté de façon bien particulière. Pour compenser l’insuffisance du flux sanguin et alimenter les tissus en sang oxygéné, le cœur et les poumons doivent travailler beaucoup plus, ce qui entraîne une accélération du rythme cardiaque et des difficultés respiratoires. En outre, les poumons deviennent moins efficaces pour oxygéner le sang, car l’inflammation entraîne une accumulation de liquide dans les cavités et le tissu pulmonaires. Cela signifie que moins d’oxygène est disponible dans le sang pour les organes.
Les reins sont chargés de filtrer l’excès d’eau et de toxines du sang, et de les éliminer sous forme d’urine. L’inflammation et l’altération du flux sanguin liées au sepsis affectent la capacité des reins à nettoyer le sang et à produire de l’urine. Une peau pâle ou tachetée est un signe qu’elle ne reçoit pas suffisamment de sang oxygéné. La confusion et les troubles de l’élocution chez les patients atteints de sepsis sont dus à des changements dans le cerveau. Les scientifiques ne sont pas sûrs pourquoi le sepsis provoque de la confusion, mais ils pensent qu’elle pourrait être liée au fait que le cerveau ne reçoit pas suffisamment d’oxygène ou causée par les molécules libérées par les cellules du système immunitaire [2]. Lorsque ces signaux inflammatoires atteignent l’hypothalamus – une zone du cerveau qui régule la température corporelle – cela provoque de la fièvre, qui est un symptôme courant de la réponse inflammatoire et d’une infection. Le patient aura une température élevée, il aura chaud et rougira, ou au contraire aura froid et grelottera [3, 4].
Ce sont tous des exemples de la façon dont le sepsis peut affecter le corps (Figure 1), mais le sepsis est bien plus dangereux que cela. Il est important de noter qu’au cours d’un sepsis, les fonctions normales des organes ne peuvent être maintenues que pendant un temps limité avant que les organes ne subissent des dommages irréversibles et ne commencent à s’arrêter, ce qui peut entraîner la mort du patient.
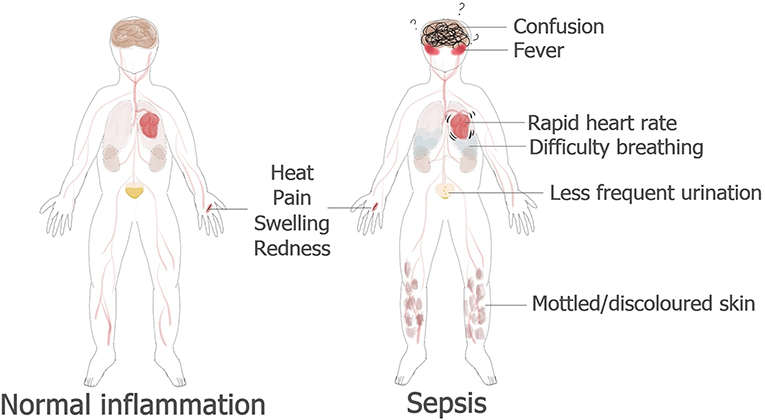
- Figure 1 - Inflammation normale comparée au sepsis.
- Dans une réaction inflammatoire normale, une personne blessée à la main ne ressentirait des symptômes que dans la zone entourant la blessure. En revanche, dans le cas du sepsis, la réponse affecte l’ensemble du corps et peut être extrêmement dangereuse, entraînant de la confusion, de la fièvre, une accélération du rythme cardiaque, des difficultés respiratoires, une urination moins fréquente et une peau pâle ou tachetée. Parfois, le sepsis cause la défaillance des organes et la mort.
Comment diagnostiquer et traiter un sepsis ?
Les scientifiques ont montré que le temps est un facteur critique dans le traitement des patients atteints de sepsis. Il s’agit donc d’une urgence : plus le traitement est précoce, meilleures sont les chances de survie du patient. La figure 2 présente un résumé des tests utilisés pour diagnostiquer le sepsis.
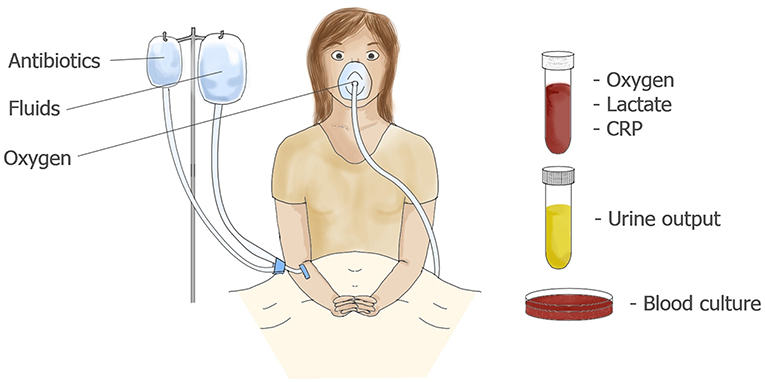
- Figure 2 - Diagnostic et traitement du sepsis.
- Le débit urinaire et les taux d’oxygène, de lactate, de protéine C-réactive (CRP) et de procalcitonine dans le sang sont surveillés afin d’évaluer le niveau de gravité de l’infection. Un patient suspecté de sepsis peut avoir besoin d’oxygène ou d’un remplissage des vaisseaux sanguins par perfusion intraveineuse. Des antibiotiques à large spectre sont utilisés comme première ligne de défense. Pour identifier l’agent pathogène, un échantillon de sang est mis en culture jusqu’à ce que l’agent pathogène atteigne une concentration qui permet de le détecter. Ce n’est qu’à ce stade que le patient peut être traité avec des antibiotiques adaptés.
Les patients suspectés d’être atteints de sepsis sont hospitalisés et surveillés de près. Leur tension artérielle et la quantité d’oxygène dans leur sang sont contrôlées. Le débit urinaire est évalué pour s’assurer que les reins fonctionnent correctement. Les patients sont immédiatement traités avec des antibiotiques à large spectre, c’est-à-dire actifs contre un grand nombre de bactéries pathogènes, pour essayer d’éliminer l’agent responsable de l’infection. En fonction de leur état, ils peuvent également recevoir de l’oxygène ou une perfusion intraveineuse pour un remplissage des vaisseaux sanguins. Une prise de sang sera aussi effectuée pour des tests en laboratoire afin de confirmer le diagnostic de sepsis. Plusieurs molécules présentes dans le sang peuvent en effet indiquer ce qu’il se passe dans l’organisme. Parmi elles, la protéine C-réactive (CRP) produite par les cellules inflammatoires innées, la procalcitonine, indicatrice d’une infection bactérienne (par opposition aux infections virales ou par des champignons), ou les lactates, produits en grande quantité lorsque les cellules de l’organisme sont soumises à un stress intense, comme le manque d’oxygène.
Un autre test effectué sur des patients suspectés de sepsis consiste à essayer de trouver dans leur sang les agents pathogènes responsables de leur état. Comme un échantillon de sang contient énormément de cellules sanguines, chercher l’agent pathogène, c’est comme chercher une aiguille dans une botte de foin. L’échantillon de sang doit être mis en culture pendant 1 à 5 jours, jusqu’à ce que le nombre d’agents pathogènes atteigne une concentration suffisamment élevée pour les identifier. Une fois l’agent pathogène responsable de l’infection identifié, le patient peut recevoir un traitement efficace pour éliminer cet agent spécifiquement, par exemple un antibiotique si l’infection est bactérienne. C’est un processus qui prend du temps et que la recherche scientifique essaye d’améliorer. Une identification rapide de l’agent pathogène responsable de l’infection permettrait aux patients de recevoir plus rapidement le traitement le plus approprié.
Recherche actuelle sur le sepsis
Pour trouver les agents pathogènes dans les échantillons de sang, nous mettons au point des billes magnétiques microscopiques capables d’en reconnaître tout un éventail. Lorsque nous mélangeons ces billes avec un échantillon de sang d’un patient, les billes se lient aux agents pathogènes et, grâce à leurs propriétés magnétiques, nous pouvons retirer les billes et les agents pathogènes auxquels elles se sont liées à l’aide d’un aimant (Figure 3A). Nous devons identifier les agents pathogènes une fois qu’ils sont séparés de l’échantillon de sang. Pour cela, nous extrayons et séquençons leur ADN, déterminant ainsi l’information génétique propre à chacun des micro-organismes présents dans l’échantillon, un peu comme un code-barres (Figure 3B). À l’aide de ce code-barres et d’un logiciel sophistiqué [5], nous pouvons déterminer non seulement l’identité de l’agent pathogène, mais aussi sa réaction à divers traitements. Cette partie de notre travail vise à aider les médecins à savoir au plus vite ce qui cause le sepsis et quel est le meilleur traitement pour le patient.
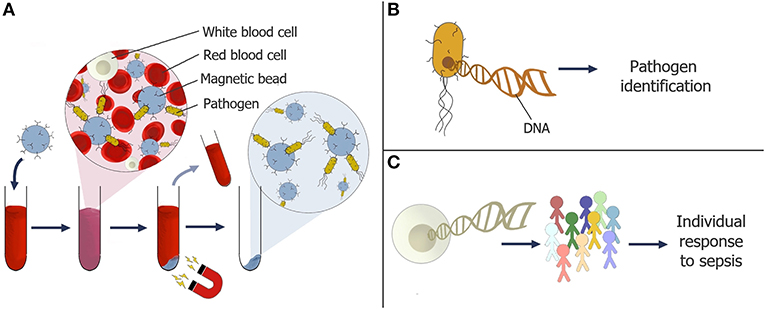
- Figure 3 - (A) Des particules magnétiques recouvertes de récepteurs sont en cours de développement pour capturer les agents pathogènes dans un échantillon de sang.
- Les agents pathogènes peuvent être extraits avec les billes, à l’aide d’un aimant. (B) L’ADN peut être extrait des agents pathogènes et séquencé pour identifier l’agent pathogène et indiquer s’il est résistant aux antibiotiques [5]. (C) Les échantillons d’ADN de patients sont également étudiés pour mieux comprendre pourquoi certaines personnes développent un sepsis et d’autres non.
Il est important de noter que l’identification de l’agent pathogène n’est pas la seule piste à explorer pour aider les patients à s’en sortir. Nous essayons toujours de comprendre pourquoi des infections liées à un même agent pathogène provoquent le sepsis chez certains patients et pas chez d’autres. Dans une étude parallèle, nous examinons les séquences d’ADN humain provenant d’échantillons de sang de nombreux patients atteints de sepsis, et essayons d’identifier des éléments caractéristiques aux personnes qui en ont souffert. À l’aide d’ordinateurs puissants, nous essayons d’identifier ce que ces patients ont en commun (Figure 3C). L’objectif de notre recherche est de mieux comprendre pourquoi certaines personnes sont davantage sujettes au sepsis et de leur offrir les meilleurs traitements au plus vite si elles souffrent de ce dérèglement.
Conclusion
La réponse immunitaire est essentielle au maintien d’un organisme sain. Toutefois, l’inflammation systémique peut entraîner des problèmes très graves, comme dans le cas du sepsis. Le sepsis peut finir par provoquer la défaillance de plusieurs organes et la mort, mais cela peut être évité si les médecins le reconnaissent rapidement et traitent l’agent pathogène qui le cause de manière ciblée. La bonne nouvelle est que, si les médecins appliquent rapidement le bon traitement, la plupart des malades se rétablissent. Il est donc extrêmement important que chacun apprenne à reconnaître les signes du sepsis. Nous espérons que nos recherches aideront les médecins à diagnostiquer le sepsis plus rapidement, ce qui permettra aux patients de bénéficier d’un traitement plus rapide et plus spécifique. Le temps étant un facteur clé dans le traitement des patients atteints de sepsis, cette recherche pourrait contribuer à sauver la vie de nombreuses personnes.
Contributions à la version française
TRADUCTEUR : Ludovic Gabellier (CHU, Montpellier, France)
ÉDITEUR : Catherine Braun-Breton (Association Jeunes Francophones et la Science, Montpellier, France)
MENTOR SCIENTIFIQUE : Ula Hibner (Association Jeunes Francophones et la Science, Montpellier, France)
JEUNES EXAMINATEURS :
Ambre, 15 ans. Bonjour, je m’appelle Ambre et j’ai 15 ans. J’adore la musique, surtout quand c’est moi qui en joue. Pour moi c’est plutôt le piano, la guitare et la batterie. J’aime beaucoup étudier les langues et les sciences, j’espère aussi que dans l’avenir je pourrai mettre mes capacités au service des autres. Aider les autres me tient à cœur.
Classe de seconde, lycée Jules Guesde, 15–16 ans. Ambre et Sandosse sont élèves dans la classe de M. Benjamin Vuadelle au lycée Jules Guesde à Montpellier. Elles ont été très intéressées par les articles et par le rôle important qui leur a été confié dans l’évaluation de ces articles. Elles sont prêtes à recommencer !
Glossaire
Sepsis: ↑ Maladie dans laquelle le système immunitaire de l’organisme réagit à une infection simple de manière excessive.
Agent pathogène: ↑ Organisme qui peut provoquer une maladie. Les bactéries, les champignons, les parasites et les virus sont des exemples d’agents pathogènes.
Inflammation: ↑ Réponse du système immunitaire de l’organisme pour combattre une infection. Cette réponse est caractérisée par quatre éléments : chaleur, douleur, rougeur et gonflement.
Vasodilatation: ↑ Élargissement des vaisseaux sanguins dans le cadre de la réponse inflammatoire.
Perméabilité vasculaire: ↑ Perte d’étanchéité des vaisseaux sanguins, qui permet aux cellules immunitaires de traverser la paroi des vaisseaux et de pénétrer dans les tissus environnants dans le cadre d’une réponse inflammatoire.
Récepteur: ↑ Protéine naturellement présente à la surface des cellules et des parois de vaisseaux sanguins, capable de se lier à d’autres cellules ou à des agents pathogènes et ainsi de les capturer.
Systémique: ↑ Relatif à l’ensemble du corps par opposition à un seul endroit.
Antibiotique: ↑ Médicament qui cible les bactéries. Certains antibiotiques sont à large spectre, ce qui signifie qu’ils agissent sur de nombreux types de bactéries, tandis que d’autres sont plus spécifiques.
Conflit d’intérêts
Les auteurs déclarent que les travaux de recherche ont été menés en l’absence de toute relation commerciale ou financière pouvant être interprétée comme un potentiel conflit d’intérêts.
Références
[1] ↑ Rudd, K. E., Johnson, S. C., Agesa, K. M., Shackelford, K. A., Tsoi, D., Kievlan, D. R., et al. 2020. Global, regional, and national sepsis incidence and mortality, 1990–2017: analysis for the Global Burden of Disease study. Lancet 395:200–11. doi: 10.1016/S0140-6736(19)32989-7
[2] ↑ Sonneville, R., Verdonk, F., Rauturier, C., Klein, I. F., Wolff, M., Annane, D., et al. 2013. Understanding brain dysfunction in sepsis. Ann. Intensive Care 3:15. doi: 10.1186/2110-5820-3-15
[3] ↑ van der Poll, T., van de Veerdonk, F. L., Scicluna, B. P., and Netea, M. G. 2017. The immunopathology of sepsis and potential therapeutic targets. Nat. Rev. Immunol. 17:407–20. doi: 10.1038/nri.2017.36
[4] ↑ Pool, R., Gomez, H., and Kellum, J. A. 2018. Mechanisms of organ dysfunction in sepsis. Crit. Care Clin. 34:63–80. doi: 10.1016/j.ccc.2017.08.003
[5] ↑ Jain, M., Olsen, H. E., Paten, B., and Akeson, M. 2016. The Oxford Nanopore MinION: delivery of nanopore sequencing to the genomics community. Genome Biol. 17:239. doi: 10.1186/s13059-016-1103-0
