ملخص
الالتهاب عبارة عن رد فعل وقائي يصدره الجسم تجاه الإصابة أو العدوى، حيث تصبح المنطقة المصابة متورمة وساخنة وحمراء ومؤلمة. كان يُعتقد سابقًا أن رد الفعل هذا أمرٌ خطير، وأن الأدوية المضادة للالتهابات ضرورية، إلا أننا أدركنا الآن أن هذه الالتهابات بمثابة استجابة وقائية وضرورية يقوم بها جهاز الدفاع الداخلي في أجسامنا، كما علمنا أيضًا أنه ليس من الصواب أن نمنع هذه الاستجابة في كل الأحوال. وقد اكتشف العلماء مؤخرًا عنصرًا جديدًا في الاستجابة الالتهابية، وأطلقوا عليه ”البرنامج المعزز للشفاء“، والذي يحفز الجسم على شفاء الجروح وإصلاح الأنسجة أو الأعضاء التالفة. وبدراسة هذا البرنامج، يطور العلماء طائفة جديدة من الأدوية لاستخدامها عند الإصابة بالالتهابات، وهي الأدوية التي ستجعل أجسامنا تتعافى بشكل أسرع. وعلى الرغم من هذه الأدوية لا تزال تحت التجربة، فإن الكثير من العلماء حول العالم يعتقدون أنها ستصبح أدوية المستقبل.
ما هو الالتهاب؟
الأعراض الرئيسية للالتهاب
كلمة التهاب (inflammation) مشتقة من الكلمة اللاتينية inflammare، والتي تعني “إشعال النيران”. وكان الكاتب الروماني Aulus Cornelius Celsus، والذي عاش في القرن الأول الميلادي، أول من وصف العملية التي تعرف بالالتهاب. الالتهاب هو رد فعل الجسم تجاه الإصابة أو العدوى [1]. فعلى سبيل المثال، إذا كنت تعاني من ألم في الأسنان، أو احتقان في الحلق، أو عندما يرتطم رأسك بالباب أو يصطدم أصبع الخنصر بشيء ما، فإن ما يشعر به جسمك في هذه الحالات يسمى رد الفعل الالتهابي. وتتحول المنطقة المصابة إلى اللون الأحمر، وتصبح ساخنة، وتتورم ويتألم منها المصاب. هذه هي الأركان الأربعة الرئيسية للالتهاب كما وصفها Celsus قبل أكثر من 2000 عام، والتي تعرف بأركان الالتهاب: الاحمرار (rubor)، والسخونة (calor)، والتورم (tumor) والألم (dolor) (الشكل 1). يحدث الاحمرار جراء تضخم الشعيرات الدموية (الأوعية الدموية الصغيرة) في النسيج المصاب، وهو ما يتسبب في استدعاء المزيد من الدماء بمعدل أكثر من المعتاد. وهذه الزيادة في تدفق الدم هي أيضًا المسؤولة عن الشعور بالحرارة. ويحدث التورم جراء امتلاء الأنسجة بالسوائل التي تخرج من الأوعية الدموية المتضخمة، بينما يشعر الإنسان بالألم بسبب المواد الكيميائية التي تحفز النهايات العصبية في هذه المنطقة.

- شكل 1 - العلامات الرئيسية لحدوث الالتهاب: وصف Aulus Cornelius Celsus الأعراض الرئيسية للالتهابات قبل أكثر من 2000 عام.
- وتشمل هذه الأعراض الاحمرار (الذي يسببه تمدد الأوعية الدموية الصغيرة)، والتورم (الذي يسببه تراكم السوائل خارج الأوعية الدموية)، والألم (الذي تسببه بعض المواد الكيميائية مثل البروستاجلاندين)، والحرارة (الناتجة عن زيادة تدفق الدم).
الالتهاب، صديق أم عدو؟
ولكن ما الغرض من الالتهاب؟ لماذا نحتاج إلى الشعور بالألم؟ الألم ضروري لتنبيه أجسامنا أن خطأ ما يحدث الآن، كما يشعرنا أن هناك جزءًا محددًا في الجسم بحاجة إلى مزيد من العناية. أما العوامل الثلاثة الأخرى (الحرارة، الاحمرار، التورم)، فهي متساوية في الأهمية، حيث إنها تمكن الجهاز المناعي من إصدار رد الفعل. يستدعي كل من توسع الشعيرات الدموية وارتفاع تدفق الدم الخلايا المناعية؛ مثل خلايا العدلات والخلايا الوحيدة إلى المنطقة المصابة. تمثل هذه الخلايا المناعية أجهزة الدفاع الداخلية التي تذود عن الجسم. إنها مجموعة المحاربين التي تحمينا ضد العوامل المسببة للالتهاب، مثل فيروس الإنفلونزا الذي يسبب احتقان الحلق أو البكتيريا التي تحاول الدخول إلى الجسم من خلال جرح في الجلد. وعلى الرغم من أن هذه الآلية الوقائية للالتهاب قد صارت واضحة لنا الآن، فإنها لم تُكتشف إلا في القرن التاسع عشر عندما اقترح عالم الحيوانات الروسي Elie Metchnikoff أن الالتهاب قد يكون استجابة تكفل الحماية لنا، وليس ضارًا [2].
وإيجازًا، الالتهاب عبارة عن رد فعل تصدره أجسامنا عن طريق الجهاز المناعي تجاه العناصر الضارة. ومن ثم، فالالتهاب جيد وضروري للحفاظ على الصحة.
لكن مهلًا، إذا كان الالتهاب يحمينا، فلماذا نستخدم أدوية مضادة للالتهاب لكبح جماحه؟
على الرغم من أن وظيفة رد الفعل الالتهابي هي إرسال قوات الدفاع الداخلية لموقع الجرح لحمايتنا، فإن هذه الاستجابة قد تكون أحيانًا قوية جدًا لدرجة أنها تسبب أضرارًا جانبية. وكما أوضحنا آنفًا، فإن خلايا الجهاز المناعي تُستَدعى إلى المنطقة بفضل زيادة تدفق الدم. والعدلات هي أولى الخلايا وصولًا إلى المنطقة المصابة، وهذه الخلايا عبارة عن نوع من كريات الدم البيضاء تحتوي بداخلها على أكياس صغيرة (تعرف أيضًا بالحويصلات)، وهي ممتلئة بعناصر وقائية مثل البروتينات المضادة للبكتيريا أو الإنزيمات التي قد تساعد على تحلل الكائنات الحية المُعدية. ثم تطلق هذه الخلايا هذه العناصر داخل المنطقة المصابة لتحييد الفيروس أو البكتيريا التي أصابت الجسم. ومع ذلك، إذا أطلقت الخلايا الكثير من هذه العوامل في الوقت ذاته، فإنها قد تسبب تلفًا في الجسم. وفي هذه الحالات، قد تغدو الالتهابات الكثيرة أمرًا خطيرًا. وحينها يمكن استخدام الأدوية المضادة للالتهاب للمساعدة في التحكم في رد الفعل الالتهابي وللوقاية من فرط نشاط هذه العناصر. وإيجازًا، نحن نستخدم الأدوية المضادة للالتهاب، ليس لوقف الالتهاب بالكامل، بل للمساعدة في تحقيق “الاتزان” بين فوائد الالتهاب وأضراره الجانبية التي قد يلحقها بالجسم.
لماذا لا يكفي الأسبرين في جميع الأحوال!
تتاح الكثير من الأدوية المضادة للالتهاب بوصفة طبية أو بدونها، وذلك مثل الأسبرين والبارسيتامول والإيبروفين والديكساميثازون. فلماذا لا يزال العلماء يجرون الأبحاث لإيجاد أدوية جديدة؟ معظم الأدوية المضادة للالتهاب المتاحة الآن فعالة جدًا في علاج نوع معين من رد الفعل الالتهابي يعرف بالالتهاب “الحاد”. والالتهاب الحاد هو هذا النوع من الالتهاب الذي يحدث في الحالات المشار إليها سابقًا (احتقان الحلق، أو ارتطام الخنصر بشيء ما، إلخ)، والتي يحدث فيها رد الفعل بسرعة وخلال فترة زمنية وجيزة (بضعة أيام أو أسابيع). ومع ذلك، فهناك نوع آخر من الالتهاب لا يستطيع الأطباء والعلماء فهمه على أكمل وجه، وهو الالتهاب “المزمن” [3]. يمكن لهذا النوع من الالتهابات المزمنة الاستمرار لشهور أو حتى سنوات عديدة، وهو يحدث في الأمراض مثل الروماتويد (التهاب المفاصل) وتصلب الشرايين (مرض يصيب الأوعية الدموية)، وحتى السمنة. ومن الصعب جدًا التحكم في هذا النوع من الالتهابات في بعض الحالات، حيث إن الأدوية ليست فعالة جدًا تجاهه، وفي حالات أخرى لأن المرضى يعانون من آثار جانبية بعد تناول الأدوية لفترات زمنية طويلة. ومن ثم، يمكن أن يعاني هؤلاء المرضى من آثار الالتهابات المزمنة لسنوات أو طوال حياتهم، وهذا هو السبب وراء استمرار العلماء في بذل قصارى جهدهم لاكتشاف أدوية جديدة مضادة للالتهاب لمساعدة المرضى الذين يعانون من التهابات مزمنة.
العناصر السرية في الالتهاب
العوامل المعززة للالتهاب
تُنتَج الأركان الأربعة للالتهاب والتي حددها Celsus، جراء ما يعرف بالعوامل المعززة للالتهاب. فبعد حدوث الإصابة، تطلق الأنسجة مواد كيميائية مثل مركبات البروستاجلاندين، والتي تتسبب في تضخم الأوعية الدموية، وهو ما يتسبب في حدوث الاحمرار والسخونة والتورم. وتشمل الأنواع الأخرى من المواد المعززة للالتهاب - بالإضافة إلى مركبات البروستاجلاندين - كلًا من الكيموكين والسيتوكينات والإنترلوكينات - وهي مواد كيميائية تعمل كإشارات لإرشاد خلايا الجهاز المناعي التي تدور في الدم إلى موقع الإصابة. ثم تدخل هذه الخلايا المناعية إلى النسيج وتنشط، ومن ثم تطلق الإنزيمات والعناصر المضادة للبكتيريا المعبأة في أوعيتها الصغيرة. وتعرف هذه العوامل باسم “العوامل المعززة للالتهاب”، وهي تهدف إلى تحييد العناصر الضارة (المسببة للتلف).
ومع ذلك، فقد اكتشف العلماء حول العالم مؤخرًا نوعًا آخر من العوامل التي تشارك في رد الفعل الالتهابي، وهي تعرف “بالعوامل المعززة للشفاء” - والتي تلعب دورًا آخر مختلفًا...
من ينظف الساحة بعد المعركة؟
إن ما يحدث داخل جسم الإنسان خلال فترة الاستجابة الالتهابية يشبه كثيرًا ما يحدث في أرض المعركة؛ حيث يتواجه جيشان (الجسم والبكتيريا المسببة للمرض) ويحارب كل منهما الآخر. وخلال المعركة، قد تموت الكثير من الخلايا والبكتيريا، ومن ثم تظهر الحاجة إلى من يزيلها من المنطقة المصابة، كما أن النسيج التالف يكون بحاجة إلى الإصلاح. والعوامل المعززة للشفاء هي المسؤولة عن إصلاح النسيج بعد القضاء على البكتيريا المسببة للمرض. تتكون العوامل المعززة للشفاء من خلايا ومواد كيميائية على حد سواء. ويعرف النوع الرئيسي من الخلايا المناعية المنخرطة في مرحلة التجديد (والتي تعرف أيضًا بالمرحلة المعززة للشفاء) باسم “الخلايا البلعمية الكبيرة-إم2” (M2-macrophages). وتعرف المواد الكيميائية التي تشترك في المرحلة المعززة للشفاء بأسماء مثل جزيئات “الريزولفين” (resolvins)، و“الميلانوكورتينات” (melanocortins)، و“الأنكسين أ1” (annexin A1)، و“البروتكينات” (protectins)، وغيرها الكثير [4-6]. والوظيفة التي يؤديها كل من الخلايا المعززة للشفاء والمواد الكيميائية هي إصلاح الأنسجة التالفة بعد الإصابة. ولا تسبب العوامل المعززة للشفاء أي أضرار جانبية، لأنها لا تنخرط مباشرة في المعركة، إنما تُسهم في عملية التنظيف والإصلاح بمجرد زوال الخطر [7].
ويمثل اكتشاف العوامل المعززة للشفاء إنجازًا ضخمًا قد يكون له الكثير من الآثار الإيجابية في الأدوية المستقبلية، حيث قد تتسبب هذه العوامل في إحداث ثورة في الطريقة التي نعالج بها الالتهابات، ولا سيما الأمراض الالتهابية المزمنة المشار إليها سابقًا، والتي يصعب السيطرة عليها.
الأدوية المعززة للشفاء: هل هي أدوية المستقبل؟
بعد اكتشاف وجود العوامل المعززة للشفاء، والتي تتولى مهمة إصلاح الأنسجة التالفة وإعادة البدن إلى حالة الاتزان، أدرك العلماء أنه يمكن معالجة الالتهاب بطريقة مختلفة كليًا عن تلك التي تبناها الأطباء لسنوات (الشكل 2). كانت الطريقة التقليدية المستخدمة لعلاج الالتهاب في الماضي دائمًا تحاول الحد من عمل العناصر المعززة للالتهاب، بهدف تقليل الأضرار الجانبية التي تصيب الجسم.
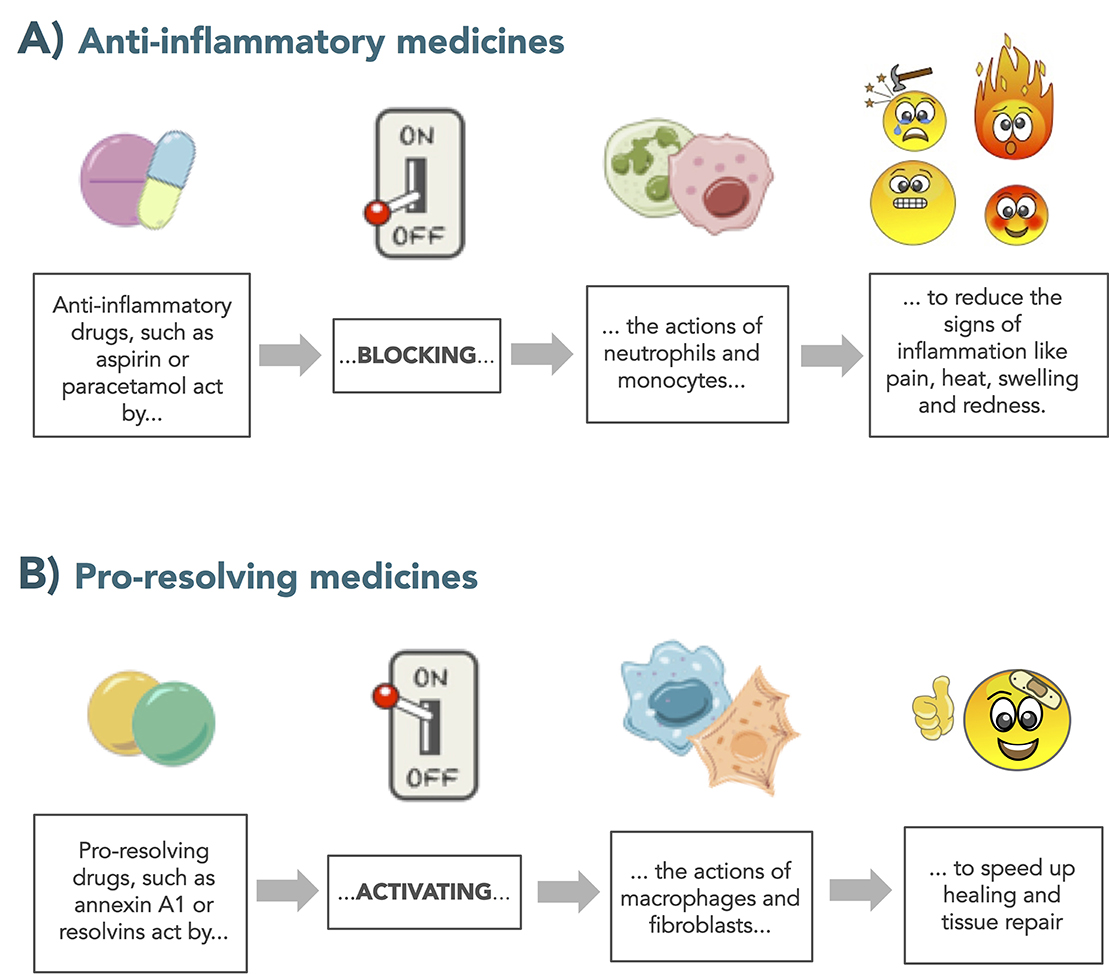
- شكل 2 - الاستراتيجية الجديدة المعززة للشفاء: الالتهاب آلية دفاعية، وهو مفيد للجسم، حيث يحمي أجسامنا من العدوى والإصابة.
- ومع ذلك، فإن الالتهاب الشديد قد يؤدي إلى تلف أو ضرر جانبي، ولهذا السبب نستخدم الأدوية للتخفيف من وطأته. (A) تعمل الأدوية التقليدية المضادة للالتهاب عن طريق حجب ومنع عمل الخلايا المناعية مثل العدلات والخلايا وحيدة النواة، وكذا عمل العناصر الكيميائية التي تنتجها (مثل السيتوكينات والإنترلوكينات، إلخ). (B) على الجانب الآخر، تتكون الاستراتيجية الجديدة “المعززة للشفاء” من الأدوية التي تنشط العمليات الخلوية؛ مثل خلايا البلاعم الكبيرة والخلايا الليفية لتحفيز الجرح على الشفاء وإصلاح التلف.
ومع ذلك، يعتقد العلماء الآن أنه بمقدورنا تحسين عمل العوامل المعززة للشفاء [8] لبدء عملية الشفاء على نحو أكثر سرعة! وبالإضافة إلى ذلك، فإننا نعلم أن العوامل المعززة للالتهاب ضرورية لتنشيط وتفعيل العوامل المعززة للشفاء [9]. وبعبارة أخرى، تعمل العوامل المعززة للالتهاب كإشارات للجسم لإنتاج العوامل المعززة للشفاء وإرسالها بعد المعركة. وهذا أمر مهم لأنه يعني أنه إذا أقصينا العوامل المعززة للالتهاب إجمالًا من خلال استخدام الأدوية المضادة للالتهاب، فإنه لن يكون لدينا لاحقًا الإشارات التي تحفز بدء عملية الشفاء. ولهذا السبب يعتقد بعض العلماء أن بعض الأدوية المضادة للالتهاب قد تكون “سامة”: فهي لا توقف الألم والتورم فقط، بل وتمنع عملية الشفاء أيضًا! وعليه، تبدو الاستراتيجية المعززة للشفاء الرامية إلى التحكم في الالتهابات أكثر أمانًا، حيث إنها تتضمن استخدام الأدوية التي تحاكي الطريقة التي يعالج بها الجسم الالتهاب بطريقة طبيعية. ومع ذلك، فإن هذا لا يعني أنه يجب علينا أن نتخلص من جميع الأدوية القديمة المضادة للالتهاب. إنما في الحقيقة، قد يكون المزج بين كلا نوعي الأدوية أكثر نفعًا للمريض.
الخلاصة
إن الطريقة التي نفهم من خلالها الالتهاب ونتعامل معه آخذة في التغيير؛ حيث نعلم الآن الكثير عن عناصر الاستجابة الالتهابية، بما في ذلك العوامل المعززة للالتهاب والمعززة للشفاء. كما نعلم الآن أن الالتهاب ضروري كونه استجابة وقائية يصدرها الجسم، والتي لن نحيا بدونها على الرغم من حدوث بعض الآثار الجانبية المترتبة عليها. يلاقي التحول من آلية تخفيف الالتهاب إلى تعزيز شفائه قبولًا على نطاق واسع الآن بين العلماء، كما أنه يحمل أملًا جديدًا لهؤلاء المرضى الذين لا يستجيبون للعقارات المضادة للالتهاب. إن ترسانة العوامل المعززة للشفاء الوقائية التي اكتشفها العلماء إلى اليوم هي ترسانة ضخمة على الرغم من أننا نعتقد أنه يوجد الكثير من العوامل المعززة للشفاء التي سيكتشفها العلماء في المستقبل.
مسرد للمصطلحات
الالتهاب (Inflammation): ↑ هو رد فعل وقائي يصدره الجسم تجاه الإصابة أو العدوى، حيث تصبح المنطقة المصابة متورمة وساخنة وحمراء ومؤلمة.
الخلايا المناعية (Immune Cells): ↑ تدور الخلايا الحارسة في الجسم في تيار الدم، وهي مسؤولة عن حماية الجسم والدفاع عنه. هناك أنواع كثيرة من الخلايا المناعية مثل الخلايا الحبيبية (العدلات، والخلايا اليوزينية وخلايا الدم البيضاء القاعدية) والخلايا وحيدة النواة (الخلايا الوحيدة والخلايا الليمفاوية).
العوامل المعززة للالتهاب (Pro-Inflammatory Factors): ↑ هي الخلايا والمواد الكيميائية التي تُفرز خلال الاستجابة الالتهابية في إطار مهمة مهاجمة وتحييد المحفزات الضارة؛ وتتضمن هذه الخلايا والمواد البروستاجلاندين والسيتوكينات والكيموكين والإنترلوكينات.
العوامل المعززة للشفاء (Pro-Resolving Factors): ↑ هي الخلايا والمواد الكيميائية التي تفرز خلال الاستجابة الالتهابية في إطار مهمة التحفيز على معالجة الأنسجة وإصلاحها، وهو ما يؤدي إلى استعادة التوازن في الجسم مثل “الريزولفين” و“الميلانوكورتينات” و“الأنكسين أ1”.
إقرار تضارب المصالح
يعلن المؤلفون أن البحث قد أُجري في غياب أي علاقات تجارية أو مالية يمكن تفسيرها على أنها تضارب محتمل في المصالح.
شكر وتقدير
أود أن أتقدم بخالص الشكر إلى Mauro Perretti وSophie Wahalatantri وScarlett Bland لمراجعتهم النقدية لهذه الورقة البحثية. كما أشكر أيضًا Arthritis Research UK (منحة 21274) لتمويلهم البحث الخاص بي.
المراجع
[1] ↑ Rivas, F. 2010. In this issue: inflammation. Cell 140:755–7. doi: 10.1016/j.cell.2010.03.007
[2] ↑ Gordon, S. 2008. Elie Metchnikoff: father of natural immunity. Eur. J. Immunol. 38:3257–64. doi: 10.1002/eji.200838855
[3] ↑ Tabas, I., and Glass, C. K. 2013. Anti-inflammatory therapy in chronic disease: challenges and opportunities. Science 339:166–72. doi: 10.1126/science.1230720
[4] ↑ Montero-Melendez, T. 2015. ACTH: the forgotten therapy. Semin. Immunol. 27:216–26. doi: 10.1016/j.smim.2015.02.003
[5] ↑ Serhan, C. N., Chiang, N., and Van Dyke, T. E. 2008. Resolving inflammation: dual anti-inflammatory and pro-resolution lipid mediators. Nat. Rev. Immunol. 8:349–61. doi: 10.1038/nri2294
[6] ↑ Perretti, M., and D’Acquisto, F. 2009. Annexin A1 and glucocorticoids as effectors of the resolution of inflammation. Nat. Rev. Immunol. 9:62–70. doi: 10.1038/nri2470
[7] ↑ Ortega-Gomez, A., Perretti, M., and Soehnlein, O. 2013. Resolution of inflammation: an integrated view. EMBO Mol Med. 5:661–74. doi: 10.1002/emmm.201202382
[8] ↑ Perretti, M., Leroy, X., Bland, E. J., and Montero-Melendez, T. 2015. Resolution pharmacology: opportunities for therapeutic innovation in inflammation. Trends Pharmacol. Sci. 36:737–55. doi: 10.1016/j.tips.2015.07.007
[9] ↑ Serhan, C. N., and Savill, J. 2005. Resolution of inflammation: the beginning programs the end. Nat Immunol. 6:1191–7. doi: 10.1038/ni1276
